博文
静注氧气微泡改善猪严重低氧血症【哈佛】
||
静注速溶氧气微泡改善猪严重低氧血症
摘要
急性呼吸衰竭可导致严重的低氧血症,从而在几分钟内引发器官损伤或死亡。当常规干预措施无效时,静脉注射氧气可以挽救患者于严重的低氧血症之中,但这可能会带来微血管阻塞和载体材料毒性的风险。在这里,我们描述了聚合物微泡作为高容量氧气(每升泡沫含350-500毫升氧气)的载体,这些微泡在储存中稳定,但在静脉注射后迅速溶解,恢复为其可溶性和可排泄的分子成分。在因急性且暂时性的(12分钟)上呼吸道阻塞而导致严重低氧血症的猪中,微泡介导的氧气递送导致了:维持关键的氧合水平、降低心脏停搏的负担、提高存活率,以及显著改善存活动物的神经和肾脏功能。我们的发现强调了维持临界氧合阈值的重要性,以及注射式氧气作为治疗急性和暂时性低氧血症危机的一种可行疗法的前景。
正文
低氧血症,即血氧饱和度低下,可能发生在肺部疾病或气道阻塞的情况下,导致血液经过肺部再流向全身时未能充分重新氧合。在医院患者中,严重的、阵发性低氧血症可能由气管插管阻塞(例如分泌物)、进行性肺损伤和其他多种原因引起。这类情况可以通过气道清除、肺复张、增加通气支持,必要时吸入一氧化氮或体外膜肺氧合来处理。然而,有时低氧血症是暂时性的、如此严重以至于对这些操作产生抗性,导致心肌收缩力失败,表现为无脉电活动甚至心室停搏;临床上表现为心脏停搏。值得注意的是,15-40%的院内心脏停搏(IHCA)是由呼吸功能不全引起的1。这些患者表现出缺氧打击叠加缺血打击(即心脏活动和血流停止),导致大脑、肾脏和其他器官的严重缺血损伤。IHCA后的医院出院生存率约为20%,约三分之一的患者遭受重大神经功能障碍2。众所周知,通过优化IHCA期间的氧气输送(如高质量的心肺复苏(CPR))3,实现早期自主循环恢复(ROSC)4 和在CPR期间迅速建立至体外膜肺氧合的通道5,可以提高IHCA后的生存率。从IHCA成功复苏需要快速识别并逆转根本原因6;然而,逆转难以治疗的低氧血症仍然是一个未解决的挑战。
通过注射气体载体进行的静脉氧气给药(IVO2)提供了一种补充机制,以迅速增加血氧饱和度7,8。IVO2与由全氟碳或血红蛋白类似物制成的血液替代品不同,后者被优化为在功能性肺单元环境中作为循环气体载体,而不是将氧气直接输送到血液中9,10,11,12。同样,输注氧合血液本身对于治疗低氧血症来说是一种不切实际的治疗方法,因为血液相对较低的气体分数将需要输注大量体积,这会迅速压垮循环系统并导致肺损伤和心衰13。因此,已经寻求替代材料来开发提高液体中氧气携带能力的气体载体14。
几个研究小组已经描述了用磷脂或聚合物壳层包裹的微泡(MBs),用于在动物模型中急性逆转低氧血症15,16,17,18,19,20。然而,将IVO2从生物材料研究转化为临床可行的疗法面临着许多障碍。这主要是因为,即便是在紧急情况下静脉注射少量气体也需要考虑微血管阻塞、材料相关毒性和产品可行性等问题21,22,23。因此,目前还不清楚在严重低氧血症的情况下使用IVO2是否会有“临床”益处。在本项工作中,我们采用一种合理的方法来设计作为气体载体的聚合物微泡(PMBs)。PMBs被设计为在生理介质中瞬间溶解而无需扩散池,其外壳恢复为可溶性、可排泄的分子成分,从而允许快速输送高体积氧气,且没有观察到明显的急性安全性或毒性风险。我们展示了通过PMBs注射氧气显著改善了严重低氧血症心脏骤停的真实动物模型中的生存率和神经学结果。这些发现说明了在急性、严重的低氧血症事件期间维持临界氧合阈值的治疗重要性,突出了IVO2作为这一环境中可行疗法的独特潜力。
实验结果
气体载体设计
我们认为有几个因素对药物可接受的气体载体的总体设计至关重要。首先,载体必须在接触血液时迅速释放氧气。其次,任何被注射的颗粒都必须在给药后迅速溶解,以避免血管阻塞。第三,必须尽量减少载体流体,以避免液体超负荷。第四,载体材料必须具有低毒性并且能够有效清除,以减少长期副作用。
最初,涂有脂质的氧气微泡(LOMs)似乎是IVO2的一个有希望且直观的解决方案,因为它们高度生物兼容,具有较高的气体分数,并且在存在氧气池的情况下溶解成胶束15。然而,脂质外壳通过表面重组和气体交换抑制了气泡的完全溶解24,25,26,并且在健康动物中即使是低剂量的注入LOMs也会在循环中持续存在并引起气体栓塞导致的阻塞21,这禁止了它们在紧急情况下作为复苏治疗的使用(参见参考文献20中的补充图7)。为了增强气体溶解,我们最近创建了pH响应性MBs,这些MBs在储存中稳定但在血液中迅速溶解,由生理pH触发20。这是通过界面纳米沉淀(IFNP)方法实现的,形成了一个由pH响应性聚合物构成的固体外壳包围着气体核心27。我们展示了与LOMs和其他微载体相比,IFNP MBs显著降低了急性血管阻塞的风险20。不幸的是,IFNP需要使用疏水性聚合物,这些聚合物必须是水不溶的,以便在有机共溶剂预溶解后能在水溶液中进行纳米沉淀。因此,随着IFNP MB在血液中的溶解,壳成分以大纳米粒子和不溶性聚集体(>100 nm)的形式持续存在,随后因不良疏水相互作用和器官沉积导致显著的材料毒性和组织损伤(补充图1)。因此,我们假设,使用低分子量(MW)和更具亲水性的聚合物制造MB壳层,这些聚合物在生理pH下恢复为可溶性分子成分,将通过减少非特异性生物学相互作用和促进清除来最小化材料毒性27,28,29。然而,我们之前的方法IFNP20不能用于构建使用水溶性低MW聚合物的MB气体载体。
为了克服这一限制,我们开发了一种广泛适用的pH诱导界面交联方法,以在不使用有机共溶剂的情况下,利用低分子量和水溶性聚合物在水溶液中创建稳定、pH响应性的PMBs。在血液pH下,PMB壳层恢复为其可溶性分子成分(图1a),这是美国食品和药物管理局(FDA)认可的一种策略,用于最小化注射纳米材料的安全风险30。为了证明这种方法,我们首先选择了一个低分子量的葡聚糖(6 kDa)作为起始材料,并优化了其化学修饰,引入乙酰基和羧基(LmD)(补充图2),以创建一个在生理pH下可溶但在酸性环境中不溶的pH响应性两亲物(图1a)。为了制备PMBs,将LmD聚合物溶解在pH调整过的葡萄糖溶液(pH 6.5)中,并在空气-水(a/w)界面进行均质化,同时使用稀盐酸缓慢酸化混合物(目标pH ~3.5)。均质化过程创造了气泡模板,以促进由于其两亲性质而在a/w界面吸收LmD,同时通过酸诱导的羧基质子化使LmD交联。这个过程形成了一个围绕气体核心的薄壳(<50 nm)MB(图1b)。界面交联由分子间氢键和其他范德华力驱动。聚合物壳中羧酸基团C=O的红外吸收(图1c和补充图3)显示,它们中的大多数处于结合状态(1,727 cm−1, 1,734 cm−1),以及一小部分未结合的状态(1,740 cm−1)31。随着葡萄糖浓度的增加,PMBs的产量显著增加(图1d),这可能是由于其在较低pH时促进了聚合物聚集和在a/w界面处更高的密度(补充图4)。PMB壳显示出类似水凝胶的性质,并与周围流体保持渗透平衡;用纯水洗涤在30%葡萄糖中制造的PMBs会导致壳层膨胀和水流入,从而取代气体核心(图1e);然而,在30%葡萄糖中无菌制造的PMBs可以在10%葡萄糖(D10)中洗涤和储存,D10是一种标准的临床IV液体。通过改变均质化速度,优化了泡沫的包装密度(因此是气体携带能力),最佳气体分数为62±2%(气体体积/泡沫体积),平均颗粒直径约为5μm(图1f, g)。关于PMB制造的更多细节见补充图5-7。与之前描述的聚合微颗粒类似16,20,PMBs的薄壳高度透气,允许空气填充的PMBs(aPMBs)通过被动吹扫顶空用氧气轻松转换为氧气填充的PMBs(oPMBs)。oPMBs可以在室温下的封闭容器中存储数月(图1h)。通过在不同温度下进行的加速稳定性测试评估了oPMBs的长期稳定性。如补充图8-14所示,在玻璃注射器中储存的oPMBs在高达45°C的温度下可以稳定保存长达30天,而不会改变泡沫体积或大小分布,而在60°C下观察到oPMBs的损失。基于这些结果,我们预计oPMBs在室温下的保质期至少为6个月,在冷藏条件下至少为1年。每批生产的无菌性在体内使用前都得到了维持和监测。为了展示该系统的材料可调性,我们还证明了这种方法适用于从低分子量羧基化的羟乙基淀粉聚合物制备PMBs(补充图15)。本工作的剩余部分描述了我们对LmD PMBs的评估。
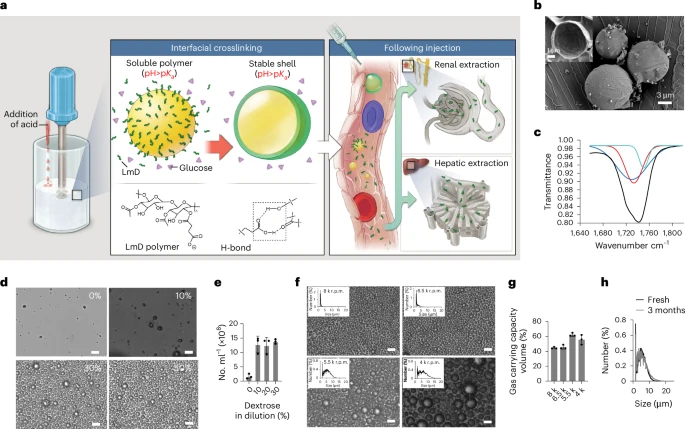
图1:用于IVO2治疗的LmD PMB气体载体的设计和制造。
a. LmD PMBs通过均质化和同时滴定酸的过程制造,通过氢键使LmD聚合物在界面交联固化。接触血液后,PMBs迅速溶解释放气体,其壳立即恢复为低分子量和可溶性分子成分,通过尿液和肝脏清除。
b. LmD PMBs的冷冻扫描电子显微镜图像显示了它们的薄壳和光滑表面。
c. LmD PMBs中碳基团的红外吸收峰(黑色曲线)表明它们存在于各种H键合状态(通过对二阶导数进行高斯峰拟合;蓝色和红色为键合态;绿色为未键合态)。
d. 在不同葡萄糖浓度下均质化的PMB溶液的光学显微镜图像显示,随着葡萄糖添加剂的增加,PMB浓度(即产量)增加。比例尺,10µm。
e. 在30%葡萄糖下制造的LmD PMBs受载体流体渗透压影响的效果。最初在30%葡萄糖中制造的LmD PMBs在水中不稳定,但在D10和更高葡萄糖浓度的溶液中稳定。数据为平均值±标准差,生物重复。
f. 在不同均质化速度下制造的LmD PMBs的大小分布(插图)和显微图像。比例尺,10µm。
g. 在不同速度下制造的LmD PMB泡沫的气体携带能力。数据为平均值±标准差,生物重复。
h. 在室温下用D10无菌制造的LmD PMBs在3个月后没有改变大小分布。
PMBs在体外的溶解
静脉注射气体需要快速溶解气体载体以避免血管阻塞。随后,载体材料必须是生物相容性的并能够迅速清除。如前所述,LmD聚合物由于存在羧酸基团(pKa~4.8)而在溶液中表现出pH响应行为,并且在pH 5以上分子可溶(图2a和补充图16)。在本研究中,注射后PMBs的溶解机制取决于基于pH的羧基去质子化,这增加了构成壳层的聚合物的溶解度和水合作用。这导致水分流入壳层,增加表面张力并破坏气体核心,促进其溶解。去质子化的壳层同时恢复为小而可溶的成分。值得注意的是,与需要气体浓度梯度(即沉降)才能溶解的脂质包裹气泡不同24,25,26,即使在没有沉降的情况下,PMBs也能在生理pH值下在几秒钟内溶解(补充视频1)。为了检查PMB壳层是否完全溶解并恢复到可溶的LmD成分,我们在搅拌下将PMBs加入不同pH值的磷酸盐缓冲液(PBS)溶液中,并在混合后2分钟通过动态光散射(DLS)测量确认尺寸(由于仪器的取样限制,无法在更早的时间点获得DLS数据)。在pH 9.0到5.0之间,PMB壳层在2分钟内完全溶解,恢复到与从固态制备的LmD溶液中相似的大小的可溶性聚合物(图2a)。可溶化的LmD聚合物的平均流体动力学半径小于10 nm,估计分子量约为12 kDa(通过核磁共振在补充图2中确定),远低于肾小球滤过的分子量截断值(30–45 kDa)32,33。相比之下,由更高分子量(>60 kDa)的疏水聚合物组成的上一代IFNP MBs的溶解导致了大且不溶的纳米颗粒(>100 nm)的形成,这些颗粒随着时间的推移会明显沉淀。
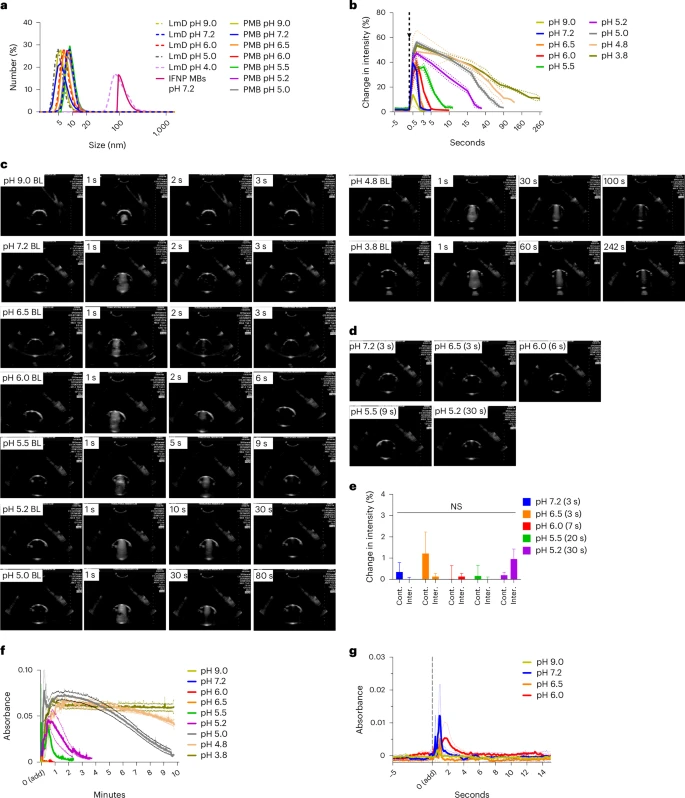
图2:LmD PMBs在生理pH值下迅速溶解。
a, 在不同pH值下,将LmD PMBs与PBS溶液混合2分钟后的DLS测量尺寸。LmD PMBs在pH 5以上完全溶解,恢复到与其可溶成分相似的平均大小<10 nm,与从固态制备的LmD溶液相似。相比之下,由更疏水的聚合物制成的上一代IFNP MBs形成了更大的纳米颗粒。b, 在充气的PBS中进行幻影超声成像显示了aPMBs的pH依赖性溶解速率,通过连续超声波产生的气体核心对比强度的消失来证明。黑虚线表示aPMBs给药的时间点。在没有气体沉降的情况下,PMBs在pH 6以上在几秒钟内迅速溶解。数据(平均值±标准误)以对比/亮区相对于基线的变化呈现。(值得注意的是,尽管LmD壳层在pH 4.8和3.8时的溶解度较低,但我们发现PMBs的气体核心慢慢充满液体,如通过回声强度的缓慢下降所示,这可能是由于PBS中的盐影响了类似水凝胶的壳层的膨胀。)c, 来自幻影超声研究的代表图像,显示了不同pH值下不同时间点的aPMBs的溶解曲线。BL, 基线。d,e, 为了考虑超声本身对PMBs的任何破坏效应,实验在只应用预期溶解时间b中的超声时重复进行,即使没有连续应用超声也显示出类似的溶解时间(d)。e, 数据(平均值±标准误)以对比/亮度区域相对于基线的变化呈现,使用Student’s t-test进行分析。Cont., 连续应用超声;Inter., 间歇应用超声;NS, 无显著差异。f,g, 然后使用UV-Vis吸收光谱学研究壳层和气体核心的溶解。类似于使用超声进行的特征分析(仅检测气体核心的溶解),在pH高于6时,UV-Vis在几秒内恢复到基线(g),表明气体核心已经溶解并且壳层已经分解成其组成部分。在更酸性的pH下,UV-Vis吸收回到基线需要10分钟或更长时间(f)。与超声实验(b)形成对比的是,在这些实验中,超声散射在90–260秒内回到基线,这些发现表明,在气体核心溶解后,剩余的壳层成分需要额外的时间来溶解并恢复为可溶成分。所有重复测量都是生物重复。
为了更好研究pH依赖的溶解动力学,我们检查了在连续应用超声的情况下与PBS混合的PMBs。类似于各种聚合物壳MBs34,35,PMBs的气体核心产生声学背散射并在视野内产生与气泡存在成正比的对比度。对比强度的减少(即气泡溶解)显示为pH依赖性:在pH 9.0、7.2和6.5时,PMBs在2–3秒内不再可见,而在pH < 6时气体核心的溶解被延长(图2b,c)。(值得注意的是,尽管LmD壳层在pH 4.8和3.8时的溶解度较低,但我们发现PMBs的气体核心慢慢充满液体,如通过回声强度的缓慢下降所示,这可能是由于PBS中的盐影响了类似水凝胶的壳层的膨胀)。虽然已知超声可能导致MBs因惯性空化而损失,但图2b表明pH是影响溶解速率的主要因素。为了进一步考虑声学破坏,我们在选择的终端时间点只应用超声进行了相同的实验,发现类似的溶解速率(图2d,e)。
为了进一步检查壳层的溶解(与气体核心分离),我们进行了UV-Vis光谱测定。在这种构建中,预计基线吸光度的增加可能是由未溶解的气体核心或大聚合物聚集体(即未溶解的壳层或聚集的成分)引起的。从pH 9.0到6.0,UV吸光度在2–3秒内达到基线,类似于声学研究的动力学,表明气体核心已溶解,并且壳层在该时间内恢复为其可溶成分(图2f,g)。在pH 5.5和5.0之间,回到基线的时间长于声学研究,表明在这个pH范围内气体核心首先溶解,壳层需要更多时间才能恢复为可溶聚合物。这些发现与PMBs的pH触发溶解机制一致,本质上是一种酸碱反应,其速率与溶液中氢氧根离子的浓度成正比,并受到扩散的限制。这种机制还解释了在较低pH下看到的溶解动力学的一些差异。例如,与UV-Vis相比,DLS显示在pH 5.5和5.0时2分钟内PMBs完全溶解,可能是由于UV-Vis实验中缺乏足够的混合。然而,在pH > 6.0时,从各种方法测量的溶解动力学都有很好的一致性。总的来说,这些结果验证了我们对新型气体载体的设计,并确立了PMBs的气体核心和壳层在与静脉注射相关的pH水平(7.5–6.5)下迅速溶解,因为即使在极端情况下,血液pH也很少低于6.5。
PMBs对急性血流动力学的影响
之前没有显示出触发溶解机制的可注射气体载体由于注射后气泡持久存在导致肺血管阻塞(图3a,b)。任何静脉注射的液体都会立即从注射部位流向右心房和心室,然后被排入肺循环,再返回左心进入动脉系统。肺毛细血管是最小的血管,因此最容易发生堵塞36;如果来自气体载体的颗粒物质或气体栓塞阻塞了肺毛细血管,肺血管阻力(PVR)会增加37。为了在这个模型中引发血管阻塞,我们使用了空气填充的aPMBs而不是oPMBs,因为氧气逸出的驱动梯度超过了氮气,这是由于静脉系统中脱氧血红蛋白的高浓度。在一个基准期之后,测试组的大鼠(n=4,体重503±52克)每3分钟接受5次重复注射5ml 50%体积/体积泡沫(每次注射约2.5ml气体)(总共12.5ml空气),然后是一个60分钟的观察期。对照组(n=5,518±40克)接受了等量的D10。注射的气体含量约为1.7ml kg−1 min−1,代表相当于人类的50-100%的基础氧消耗量38。在两组中(图3c,d),PVR在注射期间相对于基线降低,且两组之间没有差异(PMB为−64.5±40.1 mmHg ml−1 kg−1 min−1,对照组为−45.2±27.2 mmHg ml−1 kg−1 min−1,P=0.41),可能代表了两组中的预负荷可招募搏功和心脏指数增加(扩展数据图1)。相关地,平均动脉血压(MABP)在两组中在注射期间相似增加(PMB为53.0±20.6%,对照组为57.6±21.7%高于基线,P=0.69)。综合来看,这个急性血流动力学轮廓表明,连续快速PMB注射后没有肺阻塞,这与LOMs和由聚(乳酸-共-乙醇酸)组成的气体载体快速注射后看到的情况不同。.
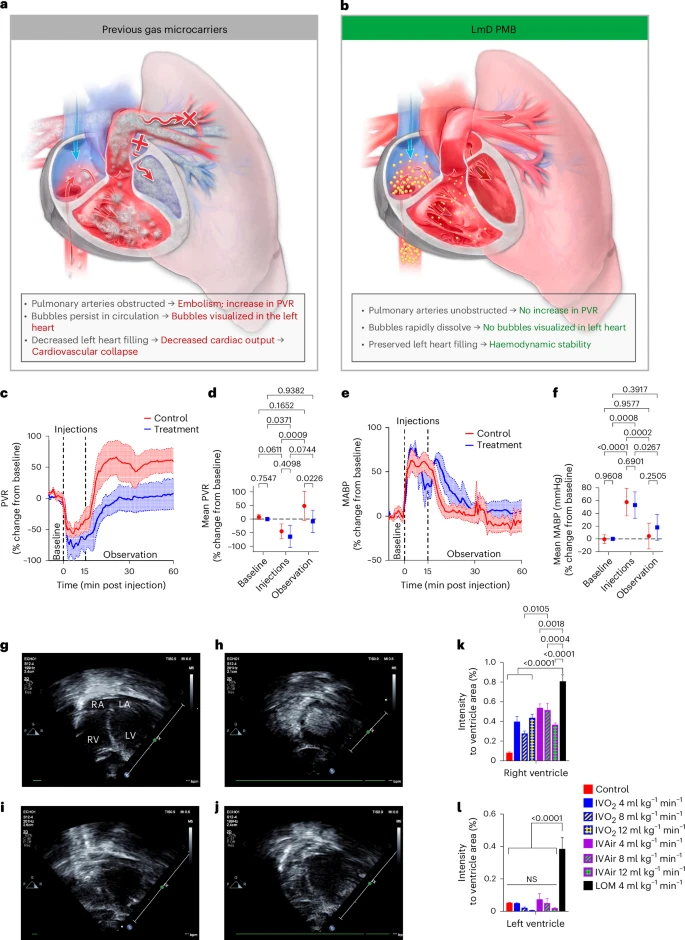
图3: LmD PMBs的pH触发快速溶解机制避免了血管阻塞和血流动力学不稳定。
a, PMBs的快速溶解对它们在体内的安全至关重要。之前描述的气体载体在注射后不会迅速溶解或凝聚,导致肺血管阻塞。b, 相比之下,PMBs在注射后溶解得如此迅速,以至于它们在首次接触肺循环时主要作为可溶性分子成分存在。c–f, 血流动力学安全性研究。治疗组n=4,D10对照组n=5。连续测量作为生物重复收集。PVR(c)在5次注射5ml 80% aPMBs(50%空气/泡沫体积比)每分钟1次后与基线无显著差异。数据(平均值±标准误)以基线百分比变化表示。每个实验期间的平均PVR(d)在注射或观察期间或之后没有变化。数据为平均值±标准误,P值使用双因素方差分析计算。MABP(e)在PMBs注射期间增加,并在此后返回基线。数据(平均值±标准误)以基线百分比变化表示。每个实验期间的平均MABP(f)在注射或观察期间或之后没有变化。数据为平均值±标准误,P值使用双因素方差分析计算。g–j, 代表性经胸超声心动图图像,通过左前斜窗进行四腔心视图,显示PMBs和LOMs输液期间。g, 对照动物,四腔心视图显示右心房(RA)、左心房(LA)、右心室(RV)和左心室(LV)。h, 以4 ml kg−1 min−1的速率注射LOMs的动物,左右心室均出现高显影。i, 以4 ml kg−1 min−1的速率注射IVO2 oPMBs的动物,右心室中等显影,左侧心室未见信号。j, 以4 ml kg−1 min−1的速率静脉内注射aPMBs (IVAir) 的动物,右心室中等显影,左侧心室未见信号。k, l, 在所示流速下,分别对右(k)和左(l)心室相对于各自心室面积的显影区域百分比进行了量化。数据为平均值±标准误,使用单因素方差分析及Tukey多重比较测试进行比较。
为了验证PMBs在体内的溶解情况,我们在注射PMBs和LOMs后进行了经胸超声心动图检查(见图3g和补充视频2)。以各种速率连续输注aPMBs或oPMBs (70%泡沫),最高达12 ml气体/kg/分钟;仅以最低速率(4 ml气体/kg/分钟)输注氧气填充的LOMs (50%泡沫,相等的气体体积),因为更高的速率会导致血流动力学崩溃。注射LOMs立即使四个心腔变得不透明(见图3h和补充视频3),这表明未溶解的LOMs通过肺传递。相比之下,即使在以3倍更高速率注射时,aPMBs和oPMBs在左心室中也不可见(见图3i-l、补充图17和18及补充视频4和5)。与LOMs相比,在相同速率下注射aPMBs和oPMBs后,右心室的显影也较不明显,这为其快速在体内溶解提供了证据。右心室显影在PMBs注射结束后几秒内消失,而循环中的LOMs在注射后10分钟仍然可见,突显了它们在体内的持久性。综合这些数据表明,即使在快速注射后,PMBs也能迅速溶解,并且即使在没有“汇”的情况下也不会引起血管阻塞,同时提供高气体负载。
PMBs在猪缺氧相关心脏骤停模型中的疗效
在证明了PMBs的急性安全性之后,我们评估了它们在一个临床现实、极端的缺氧性呼吸衰竭和IHCA模型中的效果(见图4a)。简言之,约克夏猪被麻醉并安装仪器,包括气管插管和动脉及静脉导管的放置。在IV镇静和神经肌肉阻滞下呼吸21%氧气的观察期后,猪经历了12分钟的窒息/缺氧。发生心脏骤停(定义为收缩压<40 mmHg持续5秒或更长时间)的动物接受了高质量的胸部按压CPR和根据当前标准的节律导向复苏干预,包括药物和除颤。在损伤的第6、8和10分钟,随机分配给猪接受IVO2(合计400 ml的35% vol O2/vol泡沫oPMBs,含~140 ml氧气,n=8)或等量的氧合D10溶液(n=10)。鉴于本实验基线期间测得的平均静息氧耗(VO2)为73.2 ml/min,这一体积代表了在窒息的最后6分钟内提供约30%的静息氧耗。12分钟后,气道开放并恢复通气。继续进行CPR最多30分钟或直到ROSC。存活动物随后在ICU环境中维持4天,包括机械通气、拔管准备测试、正性肌力支持以及根据标准化协议进行的癫痫发作监测和治疗。第4天,进行脑部磁共振成像(MRI),随后进行安乐死和病理分析。
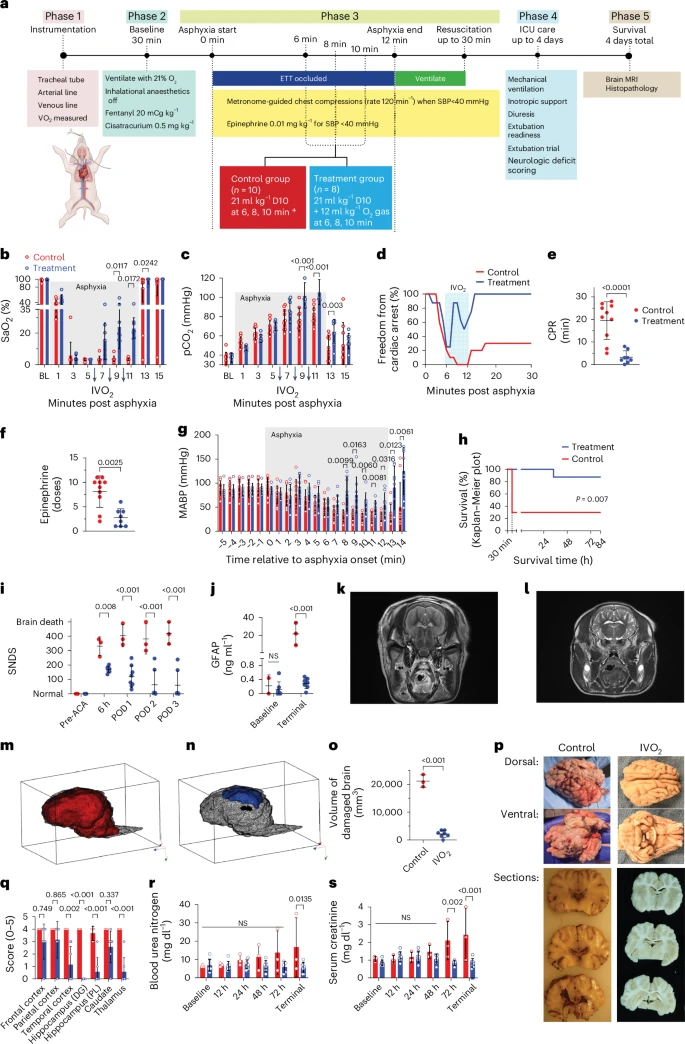
图4:通过LmD oPMBs的IVO2改善了严重缺氧性呼吸衰竭猪模型的生存和有意义的结果。
a, 研究时间线。在第6、8和10分钟给予IVO2治疗(oPMBs)(n=8)或对照(D10)溶液(n=10)。ETT,气管插管。b, IVO2迅速且显著增加了窒息期间的动脉氧合血红蛋白饱和度(SaO2)。c, 窒息期间的动脉二氧化碳张力(pCO2)在IVO2治疗的猪中显著更高。b, c, 使用带有Sidak多次比较的双因素ANOVA进行组间比较,仅显示显著的P值。d, IVO2治疗增加了无心脏骤停和CPR的动物比例。治疗期,蓝色阴影。e, f, IVO2治疗显著减少了CPR时间和复苏期间使用的肾上腺素剂量。使用Student's t检验进行组间比较。g, IVO2治疗改善了复苏期间的平均动脉压(MABP)。使用带有Sidak多次比较的双因素ANOVA进行组间比较,仅显示显著的P值。h, IVO2治疗显著改善了30分钟时的ROSC(log-rank test P=0.003;Gehan–Breslow–Wilcoxon test, P=0.003)和84小时生存率(log-rank test P=0.013;Gehan–Breslow–Wilcoxon test, P=0.007)。i, IVO2治疗显著改善了存活猪的SNDS。ACA,窒息性心脏骤停;POD,术后天数。使用带有Sidak多次比较的双因素ANOVA进行组间比较。j, GFAP,一种星形胶质细胞损伤的标志物,在对照组第3天显著升高,而在治疗组中与基线无差异。使用带有Sidak多次比较的双因素ANOVA测试进行组间比较。k, 84小时后窒息的典型加权T2 MR图像描绘了整个皮层的总灰质和白质扩散受限(上矢状/下矢状)以及T2延长。l, 一只接受IVO2治疗的猪的典型图像显示基底神经节有轻微的T2延长。m, n, 从脑MRI中得出的对照组(m)与治疗组(n)动物的中位损伤三维表示。在轴位和冠状位T2及扩散系数图像上的增强区域被手动逐像素处理。o, T2和扩散系数图像上异常增强的体积在IVO2治疗的猪中显著低于存活的对照组猪。使用Student's t检验进行比较。p, 对照组的典型大体照片显示肿胀、易碎的脑组织,腹侧表面严重溃烂,其病理切片整体呈暗色,灰白交界模糊,脑室内变色;相比之下,IVO2治疗组的照片显示保存良好的脑组织,几乎没有明显的异常。q, IVO2治疗的猪在基底神经节结构的组织学损伤评分显著低于对照组。评分:0,无损伤;1,罕见的嗜酸性神经元;2,成簇的嗜酸性神经元;3,>50%的神经元是嗜酸性的;4,>90%的神经元是嗜酸性的;5,空洞性梗死。使用带有Sidak多次比较的双因素ANOVA测试进行组间比较。DG,齿状回;PL,锥体层。r, s, 第三天对照组的BUN(r)和肌酐(s)显著高于IVO2治疗的猪。注意,i–s反映了仅在存活猪中收集的数据,不包括对照组中未存活的7只猪中的7只。对于所有图表,数据为平均值±标准差;测量为生物重复。
oPMBs对复苏指标的影响:
1. 动脉氧饱和度(SaO2):在窒息/呼吸暂停6分钟时,所有猪的SaO2均降至不可检测水平(<3%)。IVO2治疗的猪在9分钟、11分钟和13分钟时的SaO2显著高于对照组(分别为24±14%与4±2%,P=0.012;23±7%与3±1%,P=0.017;96±8%与77±36%,P=0.024)。
2. 动脉血氧分压(PaO2):IVO2治疗的猪在7分钟、9分钟和11分钟时的PaO2显著高于对照组(见补充图21)。
3. 动脉二氧化碳张力:IVO2治疗的猪在7分钟、9分钟、11分钟和13分钟时的动脉二氧化碳张力较高(P<0.05),这可能是由于细胞代谢和CO2产生的保留(尽管这也可能部分由Haldane效应解释)。
4. 心肺复苏(CPR)持续时间:IVO2治疗的猪中,一些在窒息期间恢复了循环(见图4d),因此CPR持续时间(见图4e)和协议指示的抢救剂量肾上腺素(见图4f)显著低于IVO2治疗的猪;IVO2治疗的猪在治疗期间的平均动脉压(MABP)也有显著改善(见图4g)。
5. 自主循环恢复(ROSC):解除气道阻塞后,IVO2治疗组的猪更有可能实现ROSC(100%对比30%,P=0.003)和整体存活率(88%对比30%,P=0.007)(见图4h)。
oPMBs对器官损伤的影响:
1. 神经学损伤评分(SNDS):即使仅在存活的猪中,IVO2治疗的猪在受伤后第1-3天的SNDS也显著低于对照组。
2. 胶质纤维酸性蛋白(GFAP):一种与脑细胞损伤成比例释放的脑星形蛋白,在存活的对照组猪中,第4天的GFAP水平几乎比接受IVO2治疗的猪高两个数量级(0.3±0.2对比21.8±12.4 ng ml^-1,P<0.001)。
3. 磁共振血管造影:对照组的3只存活动物在任何可检测的颅内血流中均未显示出,且所有证据均表明存在广泛的水肿和小脑扁桃体及海马旁回疝(见图4k)。
4. 白质损伤体积:使用扩散成像的手动分割评估,与对照组相比,IVO2治疗的猪表现出显著较低的白质损伤体积(分别为2,269 (IQR 1,560–3,533) mm^3对比20,784 (19,154–23,556) mm^3,P<0.001)。
5. 脑部损伤程度:对照组动物的脑部损伤在大体检查中是显著的。组织学切片显示,对照组的损伤在所有区域都是广泛的,而治疗组的动物损伤显著减轻,大脑皮层和基底神经节的局部损伤有限(见图4p、q和补充图24)。
6. 缺氧-缺血损伤评分:对照组的缺氧-缺血损伤评分显著高于治疗组(总损伤评分27.7±0.6对比11.0±4.4,P<0.001)(见图4q和补充图25)。
7. 肾脏损伤:基于血尿素氮(BUN)、肌酐和组织学分析,IVO2治疗的猪的肾脏损伤显著减少(见图4r、s和补充图26)。
安全性研究:
1. 临床耐受性:用oPMBs治疗的猪耐受良好,没有临床不良反应的迹象。
2. 生物分布和药代动力学:为了探讨PMB成分的生物分布和药代动力学,我们对健康啮齿动物进行了注射后7天的正电子发射断层扫描/计算机断层扫描(PET/CT)成像。结果显示,绝大多数LmD聚合物在24小时内通过尿液排出,其余部分经过肝脏清除。
3. 长期安全性:在长达14天的安全性研究中,所有动物均存活并表现出正常的行为,尿液输出和体重增加正常。在任何时间点,两组之间在血气、化学、全血计数或肝功能测试方面均无差异;没有临床可观察的免疫毒性或血小板功能障碍的迹象。
4. 凝血功能:旋转式血栓弹力图(ROTEM)显示,PMBs不影响内在或外在的凝血途径,在所有时间点都有正常的凝血时间、血块形成时间、最大血块硬度和最大溶解。
5. 组织学分析:两组主要器官的组织学分析显示相似的正常形态,除了在治疗动物中观察到脾脏巨噬体泡形成,这可能是由于脾脏聚合物摄取,这在猪中并未观察到。
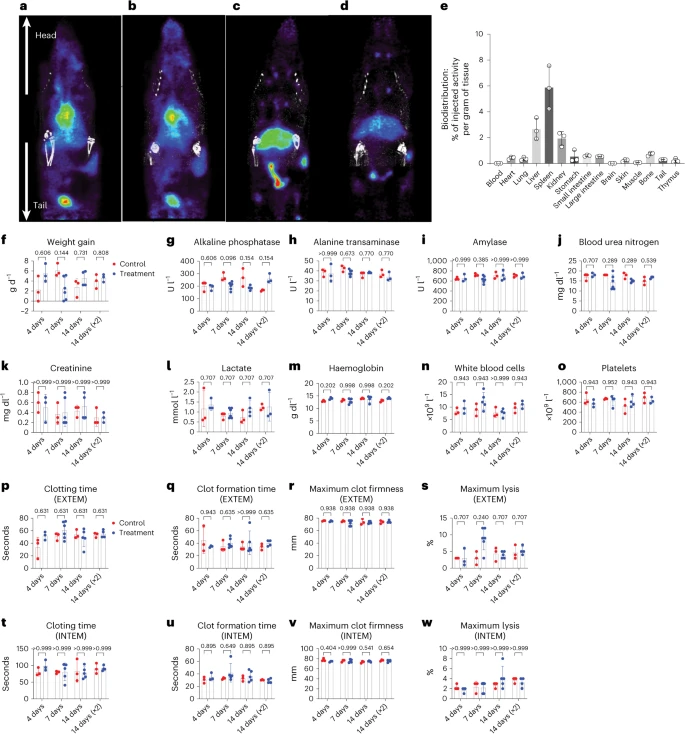
图5:啮齿动物中LmD PMBs的生物分布和安全性研究。
a-d,代表接受89Zr标记聚合物的大鼠随时间变化的PET/CT图像。a,输注后立即在上腹部、肝脏和肾脏观察到放射性,大部分通过膀胱排出。b,24小时时通过尿液持续排泄和肝脏清除。c,48小时时继续通过肝脏清除进行肠道排泄,粪便中累积达到最大。d,第7天时放射性水平低,通过粪便持续排泄。e,第7天的生物分布,残余聚合物以每克特定器官的注射活性表示(n=3;测量为生物学重复)。f-o,与对照组相比,接受LmD PMBs的动物在啮齿动物安全性研究中的主要临床损伤和毒性标志物正常(每组n=3-6)。剂量1,每公斤体重32毫升70% oPMBs(40% v/v氧气),相当于有效剂量,三个时间点(4、7和14天)的终点,对照组接受等体积的D10。剂量×2,剂量1的两倍,间隔30分钟给药,总共每公斤体重64毫升70% oPMBs(40% v/v氧气),14天单一时间点,对照组接受等体积的D10。数据是平均值±标准差,使用多重Mann–Whitney检验进行比较。体重增加(f)。肝功能测试:(g)碱性磷酸酶,(h)丙氨酸氨基转移酶,(i)淀粉酶。肾功能测试:(j)血尿素氮,(k)肌酐。(l)乳酸。完全血液计数:(m)血红蛋白,(n)白细胞,(o)血小板。所有接受两种剂量PMBs的动物在所有时间点的所有值均在正常范围内,与对照组无显著差异。p-w,通过ROTEM在外源凝血途径(称为EXTEM)和内源凝血途径(称为INTEM)中的凝血分析显示,PMBs的输注不会对凝血产生不利影响:(p,t)凝血时间,(q,u)血块形成时间,(r,v)最大血块硬度,(s,w)最大溶解。数据是平均值±标准差,使用多重Mann–Whitney检验进行比较,显示q值。所有测量均为生物学重复。
讨论
我们已经描述了一种药物上可行的气体载体设计,以实现IVO2治疗的临床转化。PMBs表现出高气体携带能力、可接受的货架稳定性以及足够的规模和控制能力来最终实现临床试验。在所述泡沫的气体浓度下(35–50 ml O2 dl−1 foam),提供100 ml氧气气体需要共同给予100–185 ml的额外液体。与以前的可注射气体载体(例如LOMs)不同,PMBs的pH触发机制即使在没有扩散梯度的情况下也能积极增强它们的溶解和气体载荷的传递,从而最大限度地减少血管阻塞的风险,即使在高剂量或低血流条件下也是如此。这一特性对于它们在危重病和紧急情况下的使用至关重要,在这些情况下心脏输出和血流可能时刻变化,其他气体载体将导致气体栓塞或颗粒堵塞、肺血管阻塞和心血管崩溃。在溶解后,PMB外壳迅速恢复为低分子量、可溶性成分——这一策略减少了不良非特异性疏水相互作用,这是纳米毒性的一个主要因素。我们的原型LmD PMBs显示出高度耐受性,并通过肾脏和肝脏清除——这比早期版本有了实质性的安全性改进(补充图1)。我们还展示了壳材料的聚合结构是可调的。这些特征的结合导致了一种通用的药物设计,可能实现氧气的临床静脉注射。
急性严重低氧血症是危重病人中常见且危及生命的事件,代表了巨大的临床挑战。它可能出现在气管插管、机械通气(例如由于分泌物)或气道出血的情况下,并且如果不立即处理,可能导致心脏骤停。当低氧血症超过临界阈值时,线粒体减少发生,细胞能量匮乏且形态受损,心血管崩溃随之而来。这些患者的预后很差。我们已经展示了IVO2可以在短期内中断这一致命级联反应,直到通过常规手段恢复血氧饱和度。在这种情况下防止心血管崩溃对于预防神经损伤至关重要。大脑对氧气极其渴望,对氧气供应中断极为敏感,在没有血流的情况下15–30秒后变为等电位,并在几分钟内遭受不可逆损伤。在我们的研究中,对非常严重的低氧血症的初始预期反应是血压和心率显著增加(代表交感神经系统的反应),随着氧气底物耗尽,这种反应退化为低血压和无脉电活动。在这种情况下,静脉注射氧气对循环具有协同益处:(1)肺动脉中的局部高氧导致肺血管扩张,降低血流阻力;(2)提供氧气用于能量产生恢复全身血管阻力(包括小动脉和静脉)和心肌功能,提高灌注压和血流量;(3)聚合物壳的残留物扩大了血管内体积和心肌前负荷,增强心输出量。这些效应共同维持或快速恢复与低氧血症相关的心脏骤停情况下的循环。此外,我们展示了实现这些效应所需的氧气剂量只是健康状态下基线消耗的一小部分。在如严重低氧血症这样的危重病状态中,氧气消耗变得受供应限制,使得给定剂量的氧气可能对细胞代谢有更持久或更显著的效应。进一步地,当用于临床肺部损伤环境时,给定剂量的氧气也可能有更显著的效应。通常,氧气从肺泡流入血液,但在这个气道阻塞模型中,肺动脉的氧气张力超过了肺泡的氧气张力,使得氧气最初向后扩散,与肺的功能残气量平衡(即增加气体载荷的分布容积);从这个角度来看,这是一个夸张的通气-灌注不匹配模型,这是患有临床肺部疾病的患者中的一个核心病理。我们预计,这种反向扩散现象会在具有更异质性通气-灌注不匹配或存在氧气扩散梯度的患者中减弱,因此剂量反应会更加显著。综上所述,这些发现突显了IVO2作为紧急情况下迅速逆转危及生命低氧血症的有前景新疗法的独特药理学优势,包括院前、ICU和手术室环境。我们承认,尽管我们已经证明了在窒息性心脏骤停模型中的益处,但在其他严重低氧血症模型(例如,肺部损伤)中是否复制这种益处需要使用不同动物模型进行实验确定。
在临床实践中,我们设想IVO2将在护理有低氧血症风险的危重病人的环境中按需可用。因为动脉氧饱和度通常会通过光体积描记法在有低氧血症风险的病人中连续监测,IVO2可以成为治疗难治性低氧血症的新疗法,即对当前标准护理(例如,吸痰、肺部复张(例如,手动通气)和使用其他关键操作)无效的情况。其剂量调整方式可以与治疗难治性低血压的肾上腺素预猝死剂量调整相同,因为血压和动脉氧饱和度(通过体积描记法测量)在医院住院患者中通常作为生命体征常规测量。正如我们在猪模型中描述的那样,针对已知或假定的低氧血症引起的院内心脏骤停治疗患者的复苏算法最终可以加入预定剂量的IVO2。因为这些患者通常在3–5分钟内接受IV复苏治疗,IVO2可能会早期恢复自主循环并显著改善这些患者的结局。每种情况下IVO2治疗的精确剂量和时机值得进一步调查和优化。
这项技术的主要局限性是必须施用以递送氧气载荷的液体体积。在这项工作中,泡沫的气体分数范围在35%到50%之间,这可能像类似产品一样可以进一步优化。然而,鉴于高静息氧气消耗率(例如,健康成年人消耗约250毫升/分钟),使用这项技术提供的氧气不太可能提供超过几百毫升的氧气,特别是在心脏病危重病患者中,即使是小量的给药量也可能加重静脉高压和肺水肿。因此,IVO2应被视为一种策略,用于在危急情况下静脉注射氧气,以逆转危急生理状态(例如,心脏骤停或肺高压危机)或将此类患者过渡到确定性治疗(例如,体外膜氧合支持)。即使在几个关键分钟内积累的氧气赤字也可能是良好结局与终身神经损伤或生存与死亡之间的差异。从实验角度来看,另一个重要的局限性是,在心脏骤停实验中,一些研究团队成员无法对治疗组进行盲处理,因为患者对治疗的生理反应明显且迅速。一个额外的实际挑战是PMB溶液具有明显的白色/不透明颜色,很容易识别。尽管我们可以将所有注射器和管线用胶带封住,但在治疗过程中特别是在准备注射口或更换注射器时完全掩盖药物是具有挑战性的,因为注射器或注射口的滴落物会立即显现。然而,这个局限性被积极测量CPR质量所平衡(在不同组之间没有差异),并且在整个实验的所有阶段(包括在复苏和存活期间)都严格遵守治疗协议。最后,安全研究中的动物数量有些少,以至于我们无法检测到组间的轻微差异。
未来展望
在未来的工作中,PMBs的分子优化可能会进一步加速注射后壳成分的代谢。这可能会减少一些动物脾脏中巨噬细胞空泡化现象,这可能是由于酸性溶酶体中的聚合物沉淀物引起的(尽管在任何接受相同聚合物治疗的猪中都没有看到这一点)。当前方法的一个重要特点是,可以通过调节聚合物成分的分子结构(例如,通过降低分子量、增强亲水性或引入可酶降解性)来进一步提高药物安全性并最小化潜在的长期副作用。此外,PMBs可以通过静脉和其他途径(例如,肠内)输送各种医用气体60,61,如用于癌症治疗的氧气输送62、神经保护剂输送(例如,氢气)63,64,或超声和MRI对比气体(例如,超极化氙气)的输送65。
研究方法
聚合物合成
将葡聚糖(分子量6 kD, 20 g)和4-二甲基氨基吡啶(64 g)加入一个氮气下的圆底烧瓶中,然后通过油浴在55°C下溶解于200 ml无水二甲基亚砜中。另外,将5.6 g琥珀酸酐和20 ml乙酸酐溶解于60 ml无水二甲基亚砜中,并转移到与反应烧瓶连接的附加漏斗中。在剧烈搅拌下,将酐溶液逐滴加入反应混合物中,持续40分钟。反应在氮气下于55°C保持12小时,然后进行后处理。反应混合物在含有3 l 6%乙酸水溶液的4 l烧杯中缓慢沉淀,同时剧烈搅拌。所得沉淀通过离心收集,随后用去离子水洗涤三次。最终产物通过冻干收集为白色粉末。
氧气填充oPMBs的制造
所有制作程序都在配备垂直层流(AirClean System)的ISO 5级生物安全柜内进行。所有设备均经过紫外线消毒,溶液也通过高压灭菌预先消毒。均质化储备溶液以11 mg ml−1的浓度制备于30 wt%葡萄糖溶液中,每克聚合物添加0.6 ml 1 N氢氧化钠。之后,LmD溶液置于冰浴中,并在磁力搅拌下将高功率紫外灯浸入溶液中消毒2小时,然后进行均质化。将90 ml LmD储备溶液通过量筒转移到1 l烧杯中,并将均质探头(L5M-A Laboratory Mixer, Silverson)浸入溶液中,使其停留在a/w界面处。烧杯置于33°C的水浴中,让溶液平衡至相同温度5分钟。之后,LmD溶液以5,500 r.p.m.的速度均质化;均质化时,溶液立即变成粘稠的白色泡沫。偶尔手动调整烧杯位置,以保持最大且均匀的混合。首先混合聚合物溶液2分钟,然后通过移液管添加0.24 ml稀盐酸(HCl)(0.6%)。每隔一分钟添加相同量的HCl继续均质化过程,再进行8分钟(总共添加9次酸)。均质化再继续一分钟,在第11分钟终止。最后一次添加酸(约10分钟)后,观察到泡沫粘度显著下降,表明溶液pH已过渡到pKa以下,使大多数羧酸基团质子化,聚合物交联导致相变。所得泡沫在水浴中静置10分钟后,将150 ml 10%葡萄糖溶液倒入泡沫中,帮助将泡沫混合物从烧杯转移到500 ml锥形瓶中。多个批次的LmD泡沫合并并收集到锥形瓶中。让其静置过夜,LmD PMBs浮到顶部形成类似蛋糕的奶油层,而聚合物碎片积累在烧杯底部。然后使用滚轮泵和长不锈钢针吸出泡沫底部液体及聚合物碎片,并通过轻轻摇晃烧瓶将它们重新分散在浓稠泡沫层中。这个过程重复3次,来自不同批次的泡沫层进一步合并并浓缩到所需的最终浓度。为了给PMBs充氧,将PMB泡沫放入带有硅塞的烧瓶中,通过0.25 μm无菌过滤器流动湿润的氧气吹扫烧瓶顶部空间12小时,并偶尔摇动烧瓶。通过无菌针头将一小部分溶液抽取到注射器中,测量溶液的pO2。完全充氧的PMBs在静脉注射动物实验前,转移并以所需浓度配制在60 ml注射器中。整个制作过程中进行了无菌测试。在PMB制作前后,每个LmD溶液、每个制作批次以及合并的泡沫的无菌性都通过在血琼脂平板上培养来跟踪和测试,连续监测潜在的细菌生长。只有在培养7天后没有菌落生长的批次才用于动物实验。
1. 啮齿动物血流动力学安全性研究:
- 该研究使用了雄性斯普拉格-道利大鼠进行实验,这些大鼠体重在503±52克之间。
- 实验中使用了麻醉剂(氯胺酮和甲苯噻嗪)对动物进行全身麻醉,并通过气管插管维持麻醉状态。
- 动物被机械通气,并使用呼吸机控制呼吸频率和潮气量。
- 研究中使用了多种仪器进行血流动力学监测,包括尾静脉导管、动脉导管、静脉导管等。
- 动物在注射不同药物(氧气配方或对照溶液)后进行了连续的血流动力学监测。
- 实验结束后,动物通过心脏摘除术进行安乐死。
- 研究结果包括多种血流动力学参数的测量和分析,如平均动脉压、左室舒张末压、心输出量等。
2. 啮齿动物超声心动图安全性研究:
- 该研究同样使用了雄性斯普拉格-道利大鼠作为实验对象。
- 动物进行了气管插管、机械通气,并植入了多种血管和压力监测导管。
- 通过超声心动图技术对动物的心脏功能进行了评估。
- 研究中比较了不同药物(氧气配方、空气气体和前一代脂质氧微球)对心脏功能的影响。
- 通过图像分析软件对超声心动图图像进行了定量分析。
- 研究结果包括心脏结构和功能的测量和分析,如左、右心室腔面积等。
3. 猪窒息模型疗效研究:
- 该研究使用雌性约克夏母猪作为实验对象。
- 动物在实验前进行了至少一周的适应期,以保持正常的生理节律和环境条件。
- 实验中可能使用了窒息模型来模拟某种病理状态或治疗反应。
- 研究的目的是评估某种治疗方法(可能是氧气疗法)在窒息模型中的疗效。
- 具体的治疗效果需要根据实验数据进行进一步分析和评估。
实验协议
动物通过肌内注射替来他明和赛拉嗪进行麻醉,并通过直接喉镜检查进行口腔插管。在气管插管之后,动物连接到机械呼吸机,并使用1-3%的异氟醚进行镇静,根据效果调整剂量。采用容量控制方式管理通气,潮气量为8-10 ml/kg,呼气末正压为5 cmH2O,呼吸频率为12-15次/分钟,吸入氧浓度为21%(Draeger Apollo)。分钟通气量调整至使呼气末二氧化碳浓度达到40 mmHg。通过加热毯维持核心体温在38°C。在基线期间监测耗氧量(GE E-CAIOVx Respiratory Module)。
仪器包括股动脉导管用于血样采集(3 French, 5 cm)和股静脉导管用于治疗/对照输液(3 French, 5 cm)。我们还在对侧股动脉(用于连续血流动力学监测)和右颈内静脉放置了氧合度导管(PediaSat, 4.5 Fr, 5 cm, Edwards Lifesciences)。所有导管均通过手术切开使用Seldinger技术在直视下放置血管。按照制造商的说明对导管进行转导和校准后使用。猪只通过遥测、脉搏血氧测定法以及脑和躯体近红外反射光谱学(NIRS, Somanetics)进行连续监测。使用实时反馈系统(CPR Electrodes, M Series, Zoll Medical)监测心肺复苏质量,并进行实时反馈和除颤。
在完成仪器安装后,将麻醉转为静脉注射芬太尼(每剂20 μg/kg)和顺式阿曲库铵(每剂0.5 mg/kg),并停止使用异氟醚。在窒息前30分钟停用吸入麻醉。通过血流动力学反应和对疼痛刺激的运动监测麻醉水平,并根据需要重复给药。经过30分钟的基线观察期后,获取基线血样进行全血细胞计数(CBC)、生化、静脉和动脉血气分析以及神经生物标志物血清。
在基线观察期后,夹闭气管插管并断开呼吸机(T=0)。在第1至第30分钟期间,每2分钟测量一次动脉血气(从T=1开始)。心脏骤停定义为收缩压(SBP)低于40 mmHg持续5秒或更长时间。当发生心脏骤停时,动物接受按节拍器指导的高质量胸外按压和美国心脏协会高级心脏生命支持(ACLS)算法规定的静脉药物,包括每2分钟给予0.01 mg/kg肾上腺素、利多卡因(1 mg/kg)、阿托品(0.01 mg/kg)、胺碘酮(5 mg/kg)、葡萄糖酸钙(50 mg/kg)和碳酸氢钠(按需,1 mEq/kg)。动物随机分配到干预组,即静脉输注氧气或对照组。静脉输注氧气包括400 ml的60% PMBs(约140 ml氧气和260 ml D10溶液)。对照组包括260 ml D10溶液,每剂13 ml/kg。在第6、8和10分钟,通过股静脉中央导管给予分配的干预措施。三个剂量均在2分钟内给予。
在T=12分钟时,移除气管插管夹,恢复通气,并设置为100%氧气和上述呼吸机设置(Maquet Servo-i)。继续进行CPR直到T=30分钟或直到恢复自主循环(ROSC),定义为SBP>50 mmHg。
存活期和重症监护指标
存活的动物随后在重症监护环境中维持4天。动物被机械通气,每12小时进行一次拔管准备测试,以及神经和血流动力学状态评估。根据需要使用多巴胺(3-10 μg/kg/min)、肾上腺素(0.02-0.2 μg/kg/min)、去甲肾上腺素(0.02-0.5 μg/kg/min)和加压素(0.0005-0.002 U/kg/min)的连续输注以维持SBP>70 mmHg。在插管期间保持镇静和镇痛,根据需要使用丙泊酚(1-3 mg/kg/h)和芬太尼(5-10 μg/kg/h)的连续输注以确保动物舒适。使用之前验证的工具——猪神经缺损评分,在基线、T=6小时及之后每天进行完整的神经学检查。该评分包括颅神经、呼吸、运动和感觉功能、意识水平和行为的评估。在这个评分中,0被认为是正常(无缺陷),500相当于脑死亡。
确定拔管准备的条件如下:过去2小时内无癫痫发作,未使用强心剂支持,呼吸频率<40次/分钟且在仅压力支持通气(PS 6, PEEP 5, FiO2 < 50%)下SpO2 > 92%持续2小时。如果认为动物在临床上已准备好拔管,则除保留颈内静脉导管用于采血和给药外,移除所有管路。为镇痛贴上芬太尼贴片(25微克)。一旦拔管,将动物转移到犬舍进行观察和监测,并连续使用脉搏血氧仪。
癫痫的治疗如下。根据临床需要提供气道和血流动力学支持。如果癫痫发作超过2分钟,每5分钟给予一次IV劳拉西泮剂量(0.1 mg/kg),最多三次。之后,持续性癫痫发作用IV苯妥英治疗(20 mg/PE/kg),如15分钟后仍持续发作,重复一次。之后,持续性癫痫发作用IV苯巴比妥治疗(20 mg/kg),如15分钟后仍持续发作,重复一次。此后仍然持续发作的猪接受咪达唑仑输注治疗,起始剂量为0.1 mg/kg/h,每小时递增0.1 mg/kg/h,最大剂量为0.7 mg/kg/h。根据需要提供强心剂以应对低血压。
尿崩症的治疗如下。如果尿量超过3 ml/kg/h,每2小时检查一次血清钠。当钠超过150 mmol/L且尿量(UOP)超过5 ml/kg/h持续2小时时,开始以1 mU/kg/h的剂量输注加压素,并每小时递增至10 mU/kg/h,直到UOP降至<5 ml/kg/h。在存活期间,以下实验室监测项目每30分钟、1、2、3、4、6、12和24小时进行一次,然后在存活期间每天进行两次:血气分析、CBC、生化指标和血清中的GFAP。使用电化学发光免疫测定法(Meso Scale Diagnostics)评估GFAP,检测范围为0.001–40.0 ng/ml。
脑部MRI
第4天,如果之前已经拔管的动物重新插管并麻醉,进行脑部MRI(3 Tesla Skyra型号扫描仪,64通道头颈线圈,西门子)。获取包括加权T1、T2、磁共振血管成像(MRA)、扩散加权成像(DWI)、磁敏感加权成像(SWI)、磁共振波谱(MRS)和液体衰减反转恢复(FLAIR)在内的高分辨率图像。这些图像由对治疗分配不知情的经认证神经放射科医师进行分析。然后,轴位和冠状位T2及扩散系数图像上的增强区域通过逐像素手动处理进行勾勒(itk-SNP软件应用程序,宾夕法尼亚大学影像计算与科学实验室以及犹他大学科学计算与成像研究所);所有研究人员也对治疗分配不知情。基于这些值,使用标准化到脑体积的软件计算颅脑损伤的总体积。使用t检验比较组间的总损伤体积。
神经组织学分析
在进行脑部MRI后,通过切开术对双侧颈内静脉和颈动脉进行插管以进行脑灌注。通过双侧颈动脉注入2升生理盐水,随后注入4升多聚甲醛进行固定。在此过程中,动物通过吸入异氟醚镇静,直至确认死亡(无生命体征)。进行完整的尸检,包括所有重要器官和大脑。所有器官在病理分析前用福尔马林固定。打开猪的头骨并将头部在4%多聚甲醛中固定72小时,然后取出脑组织并用福尔马林固定以进行分析。大脑经过处理、切片、嵌入石蜡并用苏木精和伊红染色,用荧光显微镜和罗丹明滤光片进行检查。由对治疗分配不知情的经认证病理学家研究缺氧缺血性损伤的7个不同区域:额叶、顶叶和颞叶皮层、齿状回和海马的锥体层、尾状核和丘脑。根据预先定义的标准对病变进行分级如下:0=无损伤,1=罕见嗜酸性神经元(HE),2=成簇的HE神经元,3=超过50%的HE神经元,4=超过90%的HE神经元,5=囊性梗死。此分析仅包括在4天观察期内存活的动物。心脏、肺、肾和肝由对治疗组别不知情的病理学家主观审查。
PET/CT成像和生物分布研究
将LmD聚合物(400毫克)通过调节pH至6溶解在10毫升水中,置于圆底烧瓶中。向其中加入TCO-PEG3-胺(8毫克,0.021毫摩尔,点击化学工具)、1-乙基-3-(3-二甲氨基丙基)碳二亚胺(5.76毫克,0.03毫摩尔)和N-羟基琥珀酰亚胺(2.3毫克,0.02毫摩尔),在室温下反应。12小时后,通过加入稀盐酸(0.1 M)沉淀产物,离心并用水洗多次。最终产物LmD-TCO以固体粉末形式收集。另外,四嗪-NHS酯(0.12毫摩尔,38毫克)和DFO-NH2/甲磺酸盐(69毫克,95%,0.1毫摩尔)在1毫升二甲基甲酰胺中,在30微升三乙胺存在下,于室温反应12小时。之后,用过量丙酮沉淀产物四嗪-DFO,干燥后得到粉红色粉末。除非另有说明,化学品和试剂均购自Sigma-Aldrich。为最小化金属污染,使用前玻璃器皿用2 M硝酸(Fisher Scientific,认证ACS plus等级)洗涤,并用超纯水(>15 MΩ电阻率)(US Filter/Siemens Water Technologies)冲洗。所有溶液均使用超纯水制备。使用Chelex-100树脂柱(Bio-Rad)从缓冲液中去除金属污染物。购买无金属污染的移液器尖端来自Rainin Instrument,并用于制备所有样品。塑料器皿用超纯水洗涤,然后适当地与缓冲液平衡。锆-89购自华盛顿大学圣路易斯分校(密苏里州圣路易斯),并以1 M草酸供应。在一个代表性的标记反应中,取40微升89Zr储备溶液(在1 M草酸中),用18微升2 M Na2CO3中和,加入100微升PBS并将pH调至7,加入0.1毫升1毫克/毫升四嗪-DFO在二甲基亚砜中的溶液,并在室温下孵育1小时。之后,加入1毫升20毫克/毫升LmD-TCO在PBS溶液中(pH调至7.2),使其与89Zr络合的四嗪-DFO反应5分钟。通过即时薄层色谱法监测反应;89Zr-LmD复合物保持在原点,未结合的89Zr随溶剂前沿迁移。为了去除未结合的89Zr,通过加入0.1毫升醋酸沉淀标记的LmD聚合物,并通过离心收集标记的产物。进一步通过反复用水洗涤并离心来纯化标记的聚合物。最终聚合物通过加入1 N氢氧化钠重新溶解在PBS缓冲液中,调整pH至7.2,浓度为5–10毫克/毫升。
使用Bruker Albira多模式(PET/SPECT/CT)小动物成像系统(Bruker)获取小动物PET/CT图像数据。使用Fujifilm BAS-5000(FUJIFILM生命科学)扫描磷储存屏幕。组织样本中的放射性用Packard Cobra II自动伽玛计数器测定。一旦聚合物被放射性标记,注射溶液通过将5–10毫克标记聚合物(放射性为120–140微居里)与未标记(冷)聚合物混合在总共6~7毫升PBS溶液中制备。雄性Sprague-Dawley大鼠(125–150克)用2%异氟醚通过鼻锥麻醉,并通过尾静脉注射给予准备好的聚合物溶液(400毫克/千克)。之后,立即在注射后、3小时、24小时和48小时进行PET/CT成像,然后每48小时直到第7天。在第7天注射后,动物在麻醉下(3%异氟醚)通过心脏摘除安乐死。立即收集并称重组织样本,然后使用伽玛计数器测定89Zr活性。通过与已知89Zr浓度的样本比较,计算每克组织注射剂量的百分比。
啮齿动物14天安全性研究
雄性Sprague-Dawley大鼠(400–500克)用1至2%异氟醚通过鼻锥吸入麻醉。放置尾静脉导管,用Plasma-Lyte冲洗,然后将动物随机分配接受静脉输注氧气溶液(治疗,70%泡沫)或10%葡萄糖溶液(对照),单剂量为32毫升/千克,持续10分钟,随后用1毫升Plasma-Lyte冲洗,或双剂量(总量为64毫升/千克,两次剂量间隔30分钟,n=3–6)。从麻醉中恢复后,将动物放置在代谢笼中6小时记录尿液和粪便输出。在代谢笼中,动物可以接触到食物但无法接触到水。这个过程每天重复一次。每天监测动物的行为,包括活动、对疼痛的反应、对光和声音的反应、呼吸模式和舒适度。在第3、7或14天,随机用异氟醚麻醉动物,在股动脉放置导管收集血液(包括使用ABL 90 Flex Plus; Radiometer America分析的血气)、CBC(使用VetScan; HM5血细胞分析仪,Zoetis分析)、基本化学组(使用VetScan; VS2化学分析仪,Zoetis分析)和凝血功能(使用旋转血栓弹力图;ROTEM Delta 3678分析),然后通过心脏摘除安乐死,收集重要器官。心脏、肺、肾脏和肝脏放入福尔马林中,然后送往哈佛医学院研究病理学系进行盲分析。器官经过处理、切片、嵌入石蜡并用苏木精和伊红染色。
https://wap.sciencenet.cn/blog-41174-1456503.html
上一篇:细胞药厂在患者体内按需生产药物
下一篇:专业打假公司标识大规模问题论文