在现代病理生理学理论中,炎症是一个非常宽泛的概念,它与中医病因病机学湿热、热毒、寒湿、郁热、瘀热、瘀毒、上火等术语具有密切关系,且均有因脏器(脏腑)部位不同而表现各异,如何解析它们之间的关联与差异?
引 言
这触及了中西医理论对接的核心问题——如何将现代病理生理学中宽泛的“炎症”概念与中医多种热证术语建立映射关系。我们需要同时处理三个层面的矛盾:语义层面的术语不对等(如“炎症”与“热毒”)、系统层面的定位差异(如脏腑归经)、方法论层面的解释冲突(线性生物学vs非线性病机)。
我们的困惑其实折射出整个领域的痛点:当西医发现“IL-6升高”可出现在中医六种不同证型时,简单划等号会导致临床指导价值坍塌。因此需要警惕几个常见误区:一是把西医炎症指标当作中医热证的“金标准”;二是用脏器的解剖位置强行对应中医脏腑(如把“肝火”等同于肝脏炎症);三是忽视中医病机的时序动态性(如瘀热化毒的阶段演变)。
也许,最关键的突破点在于引入“系统状态空间”模型。比如把C反应蛋白、白细胞计数等西医指标视为状态空间的坐标轴,而中医的“湿热”“瘀热”等则是该空间中不同区域的聚类形态。这样既保留西医数据的客观性,又尊重中医的整体判断逻辑——某个患者的IL-6水平单独看无意义,但若同时伴随舌苔黄腻、病程缠绵,在状态空间中就自然落入“湿热”区域。
脏腑定位问题更需要创造性转化。与其争论“肝”的解剖定义,不如建立“功能模块响应图谱”:当炎症反应主要影响神经-内分泌轴时(如应激性溃疡),无论病灶在胃还是结肠,在中医看来都是“肝木乘脾”的表现形式。这需要开发多模态数据融合算法,把西医的器官影像、实验室指标与中医的脉诊压力波形、舌诊图像纹理进行联合建模。
最后必须指出,当前部分AI研究用神经网络强行关联中西医术语的做法是危险的——当模型把“扁桃体化脓=肺胃热毒”的准确率做到85%时,另外15%的误诊可能恰恰是中医“同病异治”的精髓所在(比如素体阳虚者的化脓可能是阴火证)。解决方案或许在于因果推断框架:先由中医专家定义病机转换规则(如“湿遏热伏→瘀热互结”的临界条件),再用西医数据量化这些转换的动力学参数。
解析现代病理生理学的“炎症”与中医“湿热”“热毒”“瘀热”等术语的关联与差异,需建立多维度映射模型。以下从病理本质、空间定位、动态演变三个层面进行系统性解析:
一、核心病理本质的对应与差异
西医炎症类型 | 中医核心病机 | 关键病理特征对应 | 本质差异 |
急性炎症(红肿热痛) | 热毒 | 白细胞浸润≈“热盛肉腐”,前列腺素释放≈“灼津成痰” | 西医重局部细胞事件,中医重全身“正邪交争” |
慢性持续性炎症 | 湿热 | 组织水肿≈“湿困”,巨噬细胞活化≈“郁热”,纤维化≈“湿浊成痰” | 西医关注分子通路,中医强调“气机阻滞” |
缺血再灌注损伤 | 瘀热互结 | 自由基爆发≈“化热”,微循环障碍≈“血瘀”,细胞凋亡≈“热毒伤阴” | 西医重氧化应激,中医重“血瘀化热”动态过程 |
自身免疫性炎症 | 阴虚火旺+伏毒 | 自身抗体≈“虚火内生”,免疫复合物沉积≈“毒损络脉”,T细胞失调≈“阴阳失衡” | 西医聚焦免疫耐受,中医归因“先天禀赋失调” |
菌群失调相关炎症 | 脾胃湿热 | 肠屏障破坏≈“脾失运化”,LPS入血≈“湿热内蕴”,SCFAs减少≈“胃阴不足” | 西医重微生物组,中医重“升降失常” |
关键洞见:西医的“炎症”是物质性病理过程(细胞因子风暴、组织损伤),而中医的“热/湿/毒”是功能性状态描述(气机紊乱、阴阳偏胜)。二者如同“火山喷发”(西医看岩浆成分)与“地火燎原”(中医察山林生态失衡)。
二、脏腑定位的跨尺度映射模型
1. 消化系统炎症 ⇋ 脾胃肝胆病机
西医病症 | 中医证型 | 特异性关联机制 |
胃炎(H.pylori感染) | 脾胃湿热 | 幽门螺杆菌≈“湿热毒邪”,胃黏膜充血≈“胃络瘀热”,消化功能障碍≈“脾不运湿” |
溃疡性结肠炎 | 大肠湿热+瘀毒 | TNF-α风暴≈“热毒炽盛”,肠上皮脱落≈“湿蚀肠膜”,血管增生≈“瘀阻肠络” |
脂肪肝炎症 | 肝郁脾虚+痰瘀 | 肝细胞脂变≈“痰浊内蓄”,Kupffer细胞活化≈“肝郁化火”,胰岛素抵抗≈“脾失散精” |
2. 心血管炎症 ⇋心脉瘀热病机
动脉粥样硬化:脉道瘀热+痰浊,LDL氧化≈“瘀久化热”,泡沫细胞形成≈“痰瘀互结”,斑块破裂≈“热毒蚀脉”。
心肌炎:热毒侵心,病毒复制≈“温邪上受”,心肌细胞坏死≈“热耗心营”,心律失常≈“心脉瘀阻”
3. 神经系统炎症 ⇋ 脑窍热毒病机
阿尔茨海默病:肾虚髓空+瘀毒,Aβ斑块≈“痰瘀阻窍”,小胶质细胞活化≈“伏毒化热”,tau蛋白磷酸化≈“髓海浊毒”
多发性硬化:肝肾阴虚+风火,T细胞穿越血脑屏障≈“风火窜络”,髓鞘脱失≈“阴虚风动”,轴突变性≈“热毒伤筋”
4. 定位逻辑差异:西医定位在解剖实体(胃黏膜、冠状动脉),中医定位在功能系统(“脾胃”含消化+代谢+免疫调节,“心”主血脉+神明)。
三、动态演变的核心病机转化律
1. 炎症发展六阶段 ⇋中医病机传变
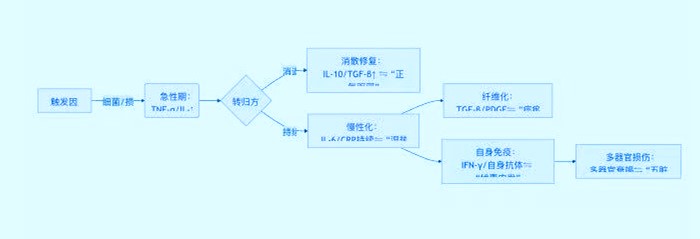
中医“热证”演化树
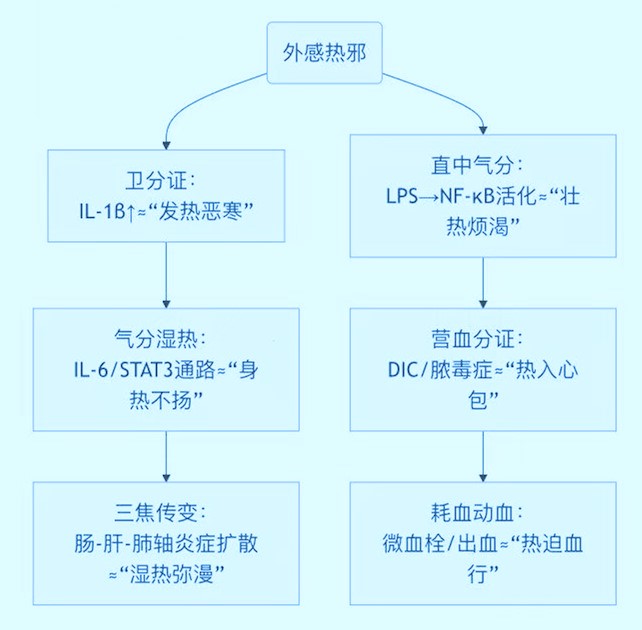
动态解析关键:西医炎症分期基于分子事件时序(NF-κB→炎症因子→组织修复),中医病机演变基于气-血-津液层次(卫气营血传变)与脏腑生克关系(肝火犯肺、脾病及肾)。
四、治疗干预的范式对比
西医抗炎策略 ⇋中医治法对应
西医干预 | 中医等效治法 | 作用机制映射 |
NSAIDs(抑制COX-2) | 清热解毒 | 抑制PGE2≈“清泻气分热”,但抑制胃黏膜修复≈“苦寒败胃” |
糖皮质激素 | 扶正透邪 | 抑制NF-κB≈“透热转气”,但诱发糖尿病≈“助火伤阴” |
生物制剂(抗TNF-α) | 活血解毒 | 阻断TNF信号≈“化瘀通络”,但增加感染风险≈“伐伤正气” |
益生菌调节 | 运脾化湿 | 恢复肠屏障≈“醒脾燥湿”,调节Th17/Treg平衡≈“调和肝脾” |
治疗哲学差异:西医追求靶点精准阻断(如IL-6受体拮抗剂),中医强调系统状态重置(如“分消走泄”治湿热——同时调节免疫、微循环、代谢)。
五、整合模型:构建“炎症-病机”三维坐标系
建立可量化关联模型需三个坐标轴:
1. 物质-功能轴(X轴)
左端:西医物质指标(CRP、IL-6、中性粒细胞计数)
右端:中医功能状态(舌象脉象熵值、证候积分)
2. 空间-时间轴(Y轴)
深度:组织层次(分子→细胞→器官)⇋ 中医层次(卫→气→营→血)
广度:多器官互作(肠-脑轴)⇋ 脏腑传变(脾胃→心肾)
2. 能量-信息轴(Z轴)
能量代谢:ATP/ROS水平 ⇋ “气化状态”
信息流:细胞信号网络 ⇋ “经络气机”
4. 示例定位:
类风湿关节炎活动期 → 坐标(IL-17↑+ 滑膜增生, 关节肿胀晨僵, 肝肾亏虚+痰瘀阻络)
慢性盆腔炎 → 坐标(TGF-β↑+ 组织粘连, 腰骶隐痛周期加重, 冲任虚寒+湿瘀互结)
结 论
关联性:西医炎症是中医“热/湿/毒/瘀”的物质载体,中医术语是炎症的系统状态描述。
差异性:西医见“树”(局部病理改变),中医观“林”(全身气机失衡);西医重“战况”(炎症程度),中医察“战局”(邪正消长)。
整合关键:用系统生物学网络(如炎症-代谢-免疫交互)解释“湿热弥漫三焦”;以动态熵变模型量化“瘀热化毒”的临界点(如NF-κB/NOX4通路耦合度突增)
正如《伤寒论》六经传变暗合现代炎症扩散路径,中西医的真正融合不在术语强行配对,而在共用人体的复杂系统语言——这正是未来十年医学突破的星辰大海。
转载本文请联系原作者获取授权,同时请注明本文来自聂广科学网博客。
链接地址:https://wap.sciencenet.cn/blog-279293-1495040.html?mobile=1
收藏

