博文
胃癌的表观遗传学研究(1)
|
在组织维持和发育中,表观遗传机制对于基因的正确表达至关重要。有证据表明,表观遗传调控的破坏可能导致胃细胞的恶性细胞转化。因此,了解表观遗传特征对胃癌(GC)患者的研究可能有助于对患者进行表观遗传药物的分层治疗。
图1显示导致GC的基因改变包括基因突变、差异基因表达以及体细胞拷贝数改变(SCNAs)。表观遗传修饰包括DNA和组蛋白甲基化。
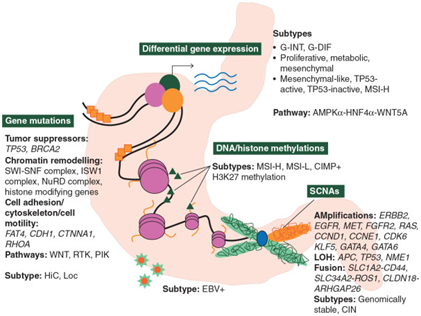
Figure 1. Genetic and epigenetic modification of gastric cancer (GC). The genetic
alteration that contributes to GC involves gene mutations, differential gene expression
as well as somatic copy number alterations (SCNAs). The epigenetic modifications involve
DNA as well as histone methylation. The subtypes highlighted in red are reported in the
The Cancer Genome Atlas (TCGA) study
图2描述了胃癌分子亚型,免疫微环境特征及解剖定位。图2A显示了癌症基因组图谱(TGCA)项目描述的四种胃癌分子亚型(MSI、EBV+、CIN和GS)以及相关关键特征,说明了每个亚型分为四个免疫微环境,其特征是存在/不存在肿瘤浸润淋巴细胞(TIL)和PD-L1表达。图2B 显示了解剖胃部位(胃底、胃体和幽门窦)中4种亚型的比例分布。
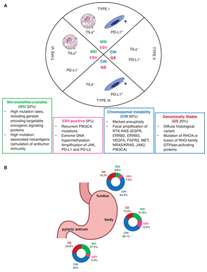
Figure 2. Molecular subtypes of gastric cancer: immuno-microenvironment characteristics and anatomic localization. (A) The four molecular subtypes of gastric cancer (MSI, EBV+, CIN and GS) described by The Cancer Genome Atlas (TGCA) project and a schematic list of crucial characteristics associated are showed in the boxes, the percentages reported in brackets derive from the evaluation of the 295 samples analyzed in the TCGA project. The central panel illustrates the categorization of each subtype into the four immune-microenvironments characterized by the presence/absence of tumor-infiltrating lymphocytes (TILs) and PD-L1 expression. (B) Proportional distribution (ring charts) of the 4 subtypes in anatomic gastric sites (fundus, body, and pyloric antrum)
胃癌的发生与多种分子异常有关,图3描述了表观基因型的分子突变.图中显示EBV阳性GC可见超高甲基化表观基因型(E-HME);常有CDKN2A甲基化、PIK3CA突变和PD-L1/2过度表达;通常缺乏TP53突变。EBV(+)GCs组织学显示低分化癌伴淋巴细胞密集浸润,称为胃癌伴淋巴间质。EBV(+)GCs常因DNA甲基化而导致CDKN2A沉默。微卫星不稳定性(MSI)属于高甲基化表观基因型(HME),通常通过DNA甲基化使MLH1沉默。虽然MSI亚型通常缺乏靶向扩增,但MSI有丰富的基因突变,包括PIK3CA、ARID1A和RTK。MSI也经常有组织相容性复合体I类基因的突变,包括B2M和HLA-B,这可能通过抑制免疫反应在过度突变的GCs中发挥更好的作用。低甲基化表观基因型(LME)包含基因组稳定(GS)和染色体不稳定(CIN)亚型。GS亚型一般为弥漫型,常有CDH1/RHOA突变或CLDN18-ARHGAP融合。CIN亚型有RTKs的基因组扩增,通常为肠型,经常有TP53突变。在每一列中,开放和闭合的圆圈显示非甲基化和高甲基化区域,删除线显示基因突变。

Figure 3. Molecular aberrations in epigenotypes. E-HME is observed in EBV-positive GC; frequently have CDKN2A methylation, PIK3CA mutations, and PD-L1/2 overexpression; and generally lack TP53 mutations. Proto-oncogenes such as MZT1 are activated by “enhancer infestation”. HME often has MLH methylation and abundant gene mutations, including PIK3CA, ARID1A, and RTK. LME contains GS and CIN subtypes. The GS subtype frequently has CDH1/RHOA mutations or CLDN18-ARHGAP fusion. The CIN subtype has genomic amplification of RTKs and frequently has TP53 mutations. In each column, open and closed circles show unmethylated and hypermethylated regions, and the strikethrough shows gene mutation.
CpG岛DNA甲基化与胃癌发生有关。GCs按DNA甲基化分为3种表观基因型。除了DNA甲基化外,胃癌的发生还与多种基因异常有关。有意思的是,遗传突变的频率和靶点因表观基因型而异。基因组突变和表观基因组突变可能相互作用,共同参与胃癌的发生,综合分析GCs中的突变可能有助于阐明胃癌的发生机制。
但是,清除导致胃癌发生的因素后,如根治幽门螺杆菌后,胃癌的发生又是如何?看看直接抗病毒(DAAs)治疗清除丙型肝炎病毒( HCV)后,继续发生肝癌(HCC)的因素后发现(图4),清除HCV后,由HCV感染引起的表观遗传学改变仍然存在,这可能是DAAs治疗后仍然发生HCC的原因之一。幽门螺杆菌引起的胃癌在清除幽门螺杆菌后是否存在同样的情况?
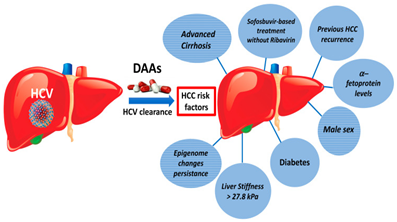
Figure 4. Risk factors of occurrence or recurrence of HCC after HCV clearance by DAAs treatment.
今后的工作应该包括在功能和临床层面上澄清,这些改动中哪一个代表了真正的GC驱动程序可作为治疗靶点和生物标志物,以及在精心设计的临床试验中验证这些假设。同时,关注清除幽门螺杆菌后,由幽门螺杆菌引起的表观遗传学改变继续存在的证据?
主要参考文献
Annals of Oncology 27: 763–769, 2016
Gastric adenocarcinoma. 5th ed. Lyon, France: IARC Press; 2019. Vol. 1; p. 85–95.
Gastroenterology. 2015;149(5):1153–62.
Digestion 2021;102:25–32
Carcinogenesis 2010; 31:27–36.
Nature, 513 (2014), pp. 202-209
J Leukoc Biol. 2020 Aug;108(2):633-646
Nat Genet. 2020;52(9):919–30
https://wap.sciencenet.cn/blog-526326-1295204.html
上一篇:梅奇尼科夫(3):免疫学基础—学派之争及细胞和体液免疫的艰难融合之路
下一篇:梅奇尼科夫(4):纪念Metchnikoff逝世106周年:Metchnikoff的哲学思想