博文
氢气通过巨噬细胞极化缓解放射性肺损伤
||
背景:放疗已成为胸部肿瘤的标准治疗方法,但放疗的一个常见并发症是放射性肺损伤。目前,针对放射性肺损伤仍缺乏有效治疗。
方法:构建了一个放射性肺损伤(RILI)小鼠模型,然后使用不同周期的氢气吸入进行治疗。进行肺功能测试以检测肺功能的变化。使用HE染色来检测肺组织的病理变化。使用免疫荧光染色来检测肺组织中巨噬细胞的极化情况。使用免疫组化来检测肺组织中细胞因子表达的变化。使用Western Blot来检测与NF-κB信号通路相关的蛋白质表达。
结果:肺功能测试结果显示,模型组的肺功能下降,而治疗组的肺功能得到改善。HE染色显示,模型组有明显的炎症反应,而在治疗组中减少。免疫组化结果表明,模型组中促炎因子的表达显著增高,而治疗组中促炎因子的表达显著低于模型组,且抗炎因子的表达高于模型组。免疫荧光显示,模型组中M1亚型巨噬细胞的表达上调,而在治疗组中下调。相对于模型组,治疗组中M2亚型巨噬细胞的表达上调。Western Blot显示,模型组中P-NF-κB p65/NF-κB p65显著增加,而在治疗组中P-NF-κB p65/NF-κB p65减少。
结论:氢气疗法通过抑制NF-κB信号通路,促进巨噬细胞从M1亚型向M2亚型极化,从而减轻放射性肺损伤的炎症反应。
本文作者来自山东第一医科大学宋国华教授等多个团队
Gao, Xue, et al. "Hydrogen therapy promotes macrophage polarisation to the M2 subtype in radiation lung injury by inhibiting the NF-κB signalling pathway." Heliyon (2024).
1. 引言
放射治疗已成为胸部肿瘤临床管理中的标准治疗方法,但放疗不可避免地会导致放射性肺损伤(RILI)。巨噬细胞是体内炎症反应的关键细胞。受到刺激时,巨噬细胞在功能和表型上会有不同的分化,称为巨噬细胞极化。当体内发生放射性肺损伤时,巨噬细胞通常朝向M1亚型极化,并分泌促炎因子如肿瘤坏死因子-α(TNF-α)和白细胞介素6(IL-6)。这些促炎因子诱导M2亚型巨噬细胞的激活,后者抑制炎症反应并促进组织修复作用,表达CD206,并产生抗炎因子如白细胞介素10(IL-10)。肺组织中的轻微炎症反应可以自行消散。相比之下,严重的炎症反应可能导致广泛的肺纤维化;因此,放射性肺损伤需要及时治疗。
治疗RILI存在较大困难,并且目前还没有美国食品药品监督管理局批准的治疗RILI的药物。临床上用于治疗放射性肺损伤的药物主要是激素类药物,常用药物包括泼尼松。案例证实,硫唑嘌呤和环孢素可以治疗放射性肺损伤。阿米福汀是目前唯一获批用于临床的辐射防护剂。然而,这些药物有许多副作用和不良反应。激素治疗后可能会复发;阿米福汀会导致患者低血压和严重恶心。上述药物并未完全满足临床需求。许多研究已证实氢气是一种炎症抑制剂,通过各种途径摄入氢分子可以显著抑制炎症反应。确切机制仍需阐明。因此,迫切需要研究氢气在RILI中的具体治疗机制,并为RILI找到有效的氢气治疗方法。
在本研究中,我们建立了小鼠放射性肺损伤的动物模型。我们给予不同周期的氢气吸入治疗,以探究氢气在减轻放射性肺损伤中的作用及其具体机制,并从巨噬细胞极化的角度进行了研究。
2. 材料与方法
2.1 动物
共有40只健康的C57BL/6小鼠,体重18-22克,年龄约8周,购自济南鹏跃实验动物技术有限公司。所有动物在标准条件下饲养(22±2°C,55±10%湿度,12小时光照/黑暗周期),自由进食标准鼠粮和水。40只C57BL/6小鼠随机分为4组,包括对照组(无照射)、模型组(仅照射组)、氢气治疗组1(照射后进行2周氢气吸入治疗)和氢气治疗组2(照射后进行5周氢气吸入治疗)。所有小鼠在实验后的第五周经麻醉后解剖,迅速取出肺组织。左肺快速冷冻保存用于蛋白质免疫印迹(Western blot);右肺固定在10%甲醛溶液中,用于常规病理、免疫荧光和免疫组化检查。所有动物实验均经山东第一医科大学实验动物伦理委员会批准(W202311160312)。所有方法均按照相关指南和规定执行。
2.2 照射
本研究使用的放射性肺损伤建模方法基于我们研究小组之前发表的文献。在我们小组的初步实验中,使用C57BL/6J小鼠作为照射载体,采用0Gy、8Gy、12Gy、16Gy和20Gy的不同照射剂量建立RILI小鼠模型,并在照射后5w、6w和7w分别对小鼠进行解剖。根据肺组织的病理变化,我们最终使用20 Gy的照射剂量建立RILI小鼠模型,并在照射后5周对小鼠进行解剖[14]。小鼠在济南中心医院放疗科进行照射。照射前,通过腹腔注射2%戊巴比妥钠麻醉小鼠,并将其放置在照射台上,胸部暴露于照射区域。所有小鼠按行排列,根据分组要求对胸部进行照射。使用6MV的X射线,剂量率为2 Gy/min。肺组织的总剂量为20 Gy。对照小鼠不做处理。
2.3 氢气干预
使用自制的氢气输送装置,在照射后每天同一时间给动物吸入4%氢气4小时[13]。氢气和空气分别由氢气发生器(SPE-300,济南好为实验仪器有限公司)和空气发生器(LCA-3,上海博迅仪器科技有限公司)提供,通过气体流量计调节流速,使混合氢气的体积分数为4%。总气体流速约为3 L/min。使用氢气检测仪(XP-3140,New Cosmos, Japan)确认氢气浓度。
2.4 肺功能
使用EMKA肺功能分析系统(EMKA, Montrichard-Val-de-Cher, France)检测小鼠的肺功能。采用非限制性全身体积追踪(WBP)来检测小鼠肺功能的变化。非侵入式全身体积描记法(WBP)是一种最先进的设备,用于测量呼吸生理指标并评估清醒自由活动动物的支气管收缩和其他参数。工作原理:动物在体体积描记器内,由于呼吸节律产生压力变化:当空气从房间进入动物体内时→箱内压力降低(鼻部气流),胸腔扩张→箱内压力升高(胸腔气流)→传感器检测到这两种效应的结合。(1)体体积描记器外的传感器连接到体体积描记器上,将小鼠置于关闭的体体积描记器内稳定条件下开始测试。(2)随着动物胸廓的波动,腔体体积发生变化,这种变化通过放大器和压力传感器转换为电信号,然后由计算机处理,显示呼吸曲线。(3)软件处理曲线以计算峰值吸气流量、呼气流量、潮气量和呼吸参数。
2.5 苏木精-伊红(H&E)染色
使用H&E染色对切片上的组织进行染色,并分析结构和形态特征,例如结构破坏的程度和炎症细胞浸润的范围。使用光学显微镜(Leica, Wetzlar, Germany)观察组织变化。对于这些分析,使用3D扫描仪(3DHISTECH, Budapest, Hungary)观察染色切片。
2.6 免疫荧光
(1) 将含有组织的石蜡包埋块在切片机上切成4μm厚的切片。(2) 将准备好的切片在烤片机上烘烤1小时以融化组织上的石蜡;然后将切片依次放入两个装有二甲苯的容器中再次脱蜡;脱蜡后,将它们浸泡在从高到低浓度的酒精溶液中,最后放入双蒸水中。(3)准备一份3% H2O2溶液(1.5ml的30% H2O2溶液+500ml蒸馏水),在光照下反应20分钟以消除内源性过氧化物酶活性。完成后,用蒸馏水清洗切片5分钟×2次。(4)为了更好地与抗体结合,将切片置于预先准备的柠檬酸修复液中,在100°C下煮沸20分钟,并自然冷却至室温。取出切片并用PBS清洗5分钟×3次。(5)用吸水纸吸干组织周围的PBS,并在37°C下用含5%山羊血清的PBS封闭切片1小时。(6)用PBS稀释一抗CD206 (bsm-60761R, Bioss, China) 比例1:300,CD86 (bsm-1035R, Bioss, China) 比例1:300 和F/480 (bsm-34028M, Bioss, China) 1:300,滴加到切片上,并在冰箱中4°C孵育过夜。(7)第二天,将切片从冰箱中取出,在恢复到室温后,用PBS清洗5分钟×3次。(8)将带有CD86和CD206一抗的切片加入荧光二抗稀释液山羊抗兔(1:100);带有F/480一抗的切片加入荧光二抗稀释液山羊抗小鼠(1:300)。(9)在37°C避光孵育1小时,用PBS清洗5分钟×3次,然后用含DAPI的防淬灭封片剂滴加封片。(10)使用3D扫描仪(3DHISTECH, Budapest, Hungary)进行胶片扫描和分析。使用Image J软件定量组织中的CD86/CD206荧光水平,并以DAPI的水平进行归一化。
2.7 免疫组化
(1) 将含有组织的石蜡包埋块在切片机上切成4μm厚的切片。(2)将准备好的切片在烤片机上烘烤1小时以融化组织上的石蜡;然后将切片依次放入两个装有二甲苯的容器中再次脱蜡;脱蜡后,将它们浸泡在从高到低浓度的酒精溶液中,最后放入双蒸水中。(3)准备一份3% H2O2溶液(1.5ml的30% H2O2溶液+500ml蒸馏水),在光照下反应20分钟以消除内源性过氧化物酶活性。完成后,用蒸馏水清洗切片5分钟×2次。(4)为了更好地与抗体结合,将切片置于预先准备的柠檬酸修复液中,在100°C下煮沸20分钟,并自然冷却至室温。取出切片并用PBS清洗5分钟×3次。(5)用吸水纸吸干组织周围的PBS,并在37°C下用含5%山羊血清的PBS封闭切片1小时。(6)滴加PBS稀释的一抗IL-6 (bs-0782R, Bioss, China) 比例1:300,TNF-α (bs-10802R, Bioss, China) 比例1:300 和IL-10 (bs-6761R, Bioss, China) 1:300,并在冰箱中4°C孵育过夜。(7)第二天,将切片从冰箱中取出并在恢复到室温后用PBS清洗5分钟×3次。(8)在切片上滴加HRP标记的山羊抗兔二抗(1:200),在37°C的培养箱中孵育1小时,并用PBS清洗5分钟×3次。(9)准备3,3-二氨基联苯胺(DAB)显色液(底物溶液:浓缩液=1000:50),混合均匀,滴加DAB显色液到组织上,等待3-5分钟,并在显微镜下观察显色情况;显色结束时,用苏木精染细胞核2分钟。(10)将切片浸入从低到高浓度的酒精溶液中,最后放入Xylene I、Xylene II各10分钟,中性树脂封片,并在光学显微镜下观察染色情况。(11)使用3D扫描仪(3DHISTECH, Budapest, Hungary)扫描和分析切片。(12)根据染色细胞的比例确定染色评分:0分:0-5%,1分:6-25%,2分:26-50%,3分:51-75%,4分:>75%。染色强度评分为:0-1分:阴性,2-3分:弱阳性,4-5分:中等阳性,6-7分:强阳性。染色最终得分定义为程度得分与强度得分之和[15]。
2.8 Western blotting 分析
(1) 提取肺组织蛋白的步骤:所有操作在冰上进行。称取约50-100mg新鲜肺组织放入离心管中,加入预冷的生理盐水,用镊子上下摇动组织以去除肺组织表面的血液。将组织放入预先准备好的500-1000ul蛋白裂解液(RIPA裂解液:蛋白酶抑制剂PMSF=100:1)中。使用组织匀浆机以60HZ高速破碎2分钟,然后将震荡过的组织放入凝血器中上下混合15分钟,使其充分裂解。将组织在4°C低温下以12000r离心15分钟,将上清液吸入新的离心管中。将上清液转移到新的离心管中,加入蛋白凝胶电泳缓冲液,混合均匀后,在100°C水中煮沸10分钟。冷却后,短期储存于-20°C,长期储存于-80°C,用于下一步实验。(2)用单蒸水和双蒸水冲洗胶板,晾干备用。(3)迅速将准备好的下层胶(8%分离胶)倒入胶板中,室温下凝固约1小时;迅速将准备好的上层胶(浓缩胶)倒入胶板中,室温放置30分钟。(4)上层浓缩胶凝固后,将胶板放入电泳槽中,用夹子固定,加满电泳液,用移液枪取样,每孔30μg/孔。取样的标记物体积为2.5μl。(5)进行电泳,首先恒压80V电泳,约40分钟后,使用150V在下层胶中电泳。(6)转膜前半小时,将转膜液放在-20°C预冷。根据电泳胶的大小裁剪PVDF膜,将PVDF膜在甲醇中浸泡60秒,并通过剪角标记PVDF膜。按照黑色侧-海绵-滤纸-电泳胶-PVDF膜-滤纸-海绵-透明侧的顺序组装转膜夹。将转膜夹和转膜液加入转膜槽中。以100V恒压模式转膜90分钟。(7)将转好的PVDF膜用TBST溶液洗涤,去除表面的转膜液。随后,将其放入5%封闭牛奶中封闭90分钟。封闭结束后,用TBST溶液冲洗5分钟×3次。(8)用一抗稀释液稀释一抗:β-actin(66009-1-Ig, Proteintech, China)1:20,000,NF-κB p65(66535-1-Ig, Proteintech, China)1:2,000,Phospho-NFκB p65(bs-3485R, Bioss, China)1:200。根据蛋白质分子量切割条带,分别放入稀释好的一抗溶液中,4°C冰箱过夜孵育。(9)一抗孵育结束后,用TBST溶液冲洗5分钟×3次。β-actin和NF-κB p65的一抗条带加入山羊抗兔二抗稀释液(SA00001-2, Proteintech, China)1:5000。Phospho-NFκB p65的一抗条带加入山羊抗鼠二抗稀释液(SA00001-1, Proteintech, China)1:5000二抗稀释液。室温孵育二抗稀释液1小时。(10)二抗孵育结束后,用TBST冲洗5分钟×3次。使用ECL试剂(Millipore, USA)观察蛋白条带。(11)使用Image J软件计算每个样本的蛋白条带强度与β-Actin的比值。
2.9 统计分析
使用GraphPad Prism 8.0.1软件绘制并分析数据,测量数据以均值±标准差表示。多组数据之间的比较采用单向分类方差分析,两组数据之间的比较采用两个独立样本t检验,P < 0.05表示差异具有统计学意义。每个实验进行三次生物学重复。
3.结果
3.1 氢气疗法改善放射损伤小鼠的肺功能 我们研究了放射损伤后5周小鼠的肺通气功能变化,以测试我们的建模是否成功以及氢气是否能改善小鼠的肺功能。使用EMKA肺功能分析系统(EMKA)评估小鼠的肺功能。主要肺功能指标包括:(1)肺容积指数:潮气量(TVb),每次呼吸吸入或呼出的气体量。(2)传导性指数:峰值吸气流速(PIF),吸气时的峰值流速;峰值呼气流速(PEF),呼气时的峰值流速。(3)气道阻塞指数:呼气流量50(EF50),呼出潮气量50%时的呼气流速。(4)通气指数:分钟通气量(MVb),每分钟吸入或呼出的气体总量。结果显示,与对照组相比,模型组小鼠的肺功能降低,TVb、MVb、PIFb、PEFb和EF50均显著降低;治疗组小鼠的肺功能改善,TVb、MVb、PIFb、PEFb和EF50均较高;治疗组2的效果优于治疗组1。由于小鼠的活动和情绪影响了肺功能测试,肺功能测试存在较大偏差。治疗组1相对于模型组显示出缓解趋势,但无统计学意义,小鼠的肺功能恢复可能相对于病理变化有所延迟。这些结果表明氢气能显著改善小鼠的肺功能(表1)。
表1:各组C57BL/6小鼠肺功能参数比较
分组 | TVb | MVb | PIFb | PEFb | EF50 |
对照组 | 0.29±0.02∗ | 138.13±17.87∗ | 10±0.9* | 6.07±0.77∗ | 0.4±0.07∗ |
模型组 | 0.24±0.02 | 107.61±16.3 | 8.09±0.87 | 4.95±0.79 | 0.3±0.06 |
治疗组1 | 0.25±0.009 | 117.73±4.17 | 8.8±0.44 | 5.6±0.18 | 0.35±0.02 |
治疗组2 | 0.27±0.01∗ | 137.72±8.62∗ | 9.33±0.59∗ | 6.2±0.69∗ | 0.42±0.06∗ |
注: ∗与模型组相比,P<0.05。
3.2 氢气疗法减轻放射损伤小鼠肺组织的病理变化 放射肺损伤的病理特征是弥漫性肺泡炎、成纤维细胞的病理性增殖以及细胞外基质在间质和肺泡空间的沉积。如先前实验所示,经过X射线照射后,观察到C57BL/6小鼠肺组织中炎症细胞浸润、肺泡间隔增厚和毛细血管充血[14]。使用HE染色观察小鼠肺部的病理变化。结果显示,模型组(图1B)与对照组(图1A)相比,肺泡间隔增厚、水肿、血管扩张充血以及炎症细胞浸润。以上结果表明我们成功构建了放射肺损伤小鼠模型。相比之下,氢气处理组(图1C-D)的病变明显少于模型组,炎症反应减弱。
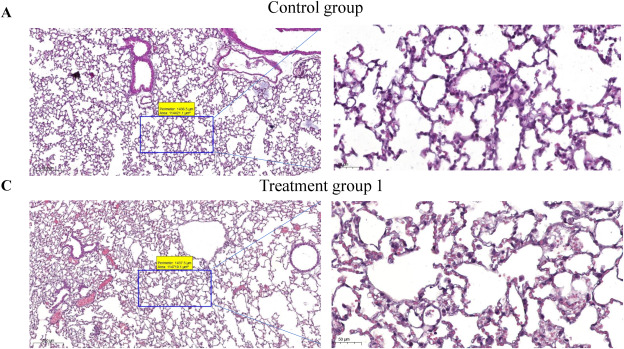
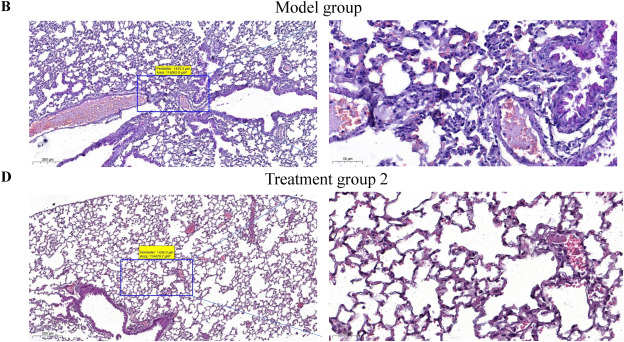
图1 氢气疗法减轻放射损伤小鼠肺组织的病理变化。
A:对照组小鼠肺组织HE染色。左图比例尺为200μm;右图为左图(蓝色框内)放大图,比例尺为50μm。B:模型组小鼠肺组织HE染色。左图比例尺为200μm;右图为左图(蓝色框内)局部放大图,比例尺为50μm。C:治疗组1小鼠肺组织HE染色。左图比例尺为200μm;右图为左图(蓝色框内)局部放大图,比例尺为50μm。D:治疗组2小鼠肺组织HE染色。左图比例尺为200μm;右图为左图(蓝色框内)放大图,比例尺为50μm。
3.3 氢气疗法可以显著促进巨噬细胞从M1亚型向M2亚型的极化
鼠源F4/80主要表达在巨噬细胞表面,并作为成熟巨噬组织的标志物[16]。在本实验中,F4/80标记绿色荧光;激活的M1巨噬细胞在其膜表面表达簇分化抗原86(CD86),并在本实验中标记红色荧光[17]。M2巨噬细胞高度表达甘露糖受体(MR/CD206)[17],并在本实验中用红色荧光标记。结果显示,与对照组相比,模型组肺组织中M1亚型巨噬细胞表面的分子标志物CD86的表达显著增加(图2A-B);M2亚型巨噬细胞表面的分子标志物CD206的表达没有显著增加(图2C-D)。与模型组相比,氢气处理组中M1亚型巨噬细胞表面的分子标签CD86的表达显著减少(图2A-B)。相比之下,与治疗组1相比,治疗组2中M2亚型巨噬细胞表面的分子标志物CD206的表达显著增加(图2C-D)。这些结果表明氢气可以显著促进巨噬细胞从M1亚型向M2亚型的极化。
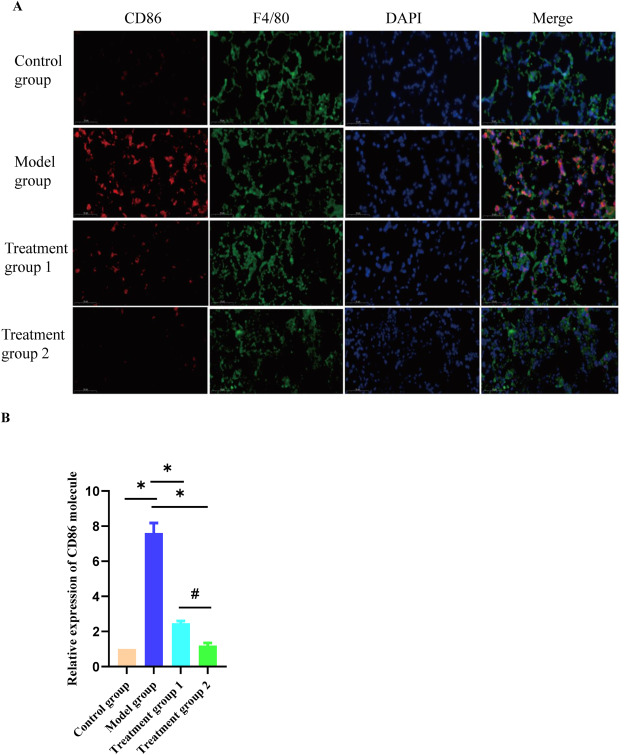
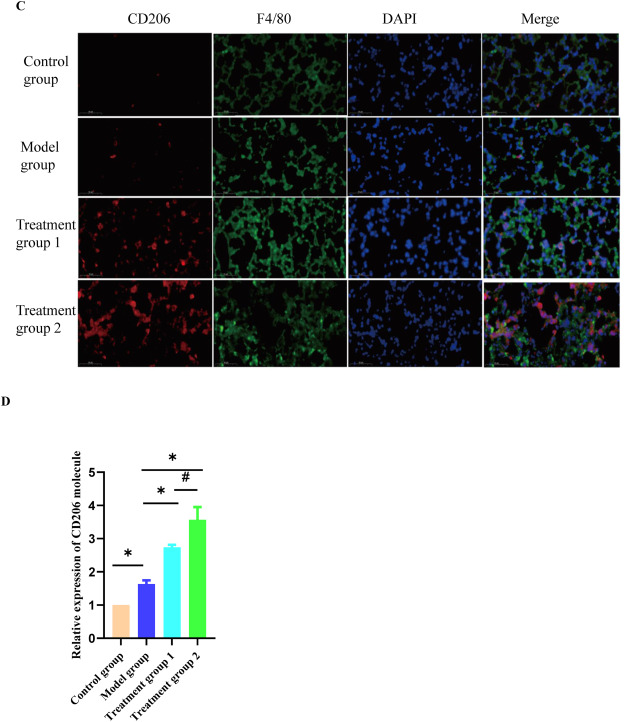
图2氢气治疗促进巨噬细胞从M1亚型向M2亚型的极化
通过免疫荧光技术观察小鼠肺组织中M1亚型巨噬细胞的数量,比例尺为50μm。B:通过免疫荧光检测小鼠肺组织中M1亚型巨噬细胞表达的直方图。数据以均数±标准差表示,n=3。*与模型组相比,P<0.05。#与治疗组1相比,P<0.05。C:通过免疫荧光技术观察小鼠肺组织中M2亚型巨噬细胞的数量,比例尺为50μm。D:通过免疫荧光检测小鼠肺组织中M2亚型巨噬细胞表达的直方图。数据以均数±标准差表示,n=3。*与模型组相比,P<0.05。#与治疗组1相比,P<0.05。
3.4 氢气治疗能显著抑制放射引起的肺损伤的炎症反应
免疫组织化学显示,模型组中的炎症因子IL-6和TNF-α的表达远高于对照组(图3A-D)。治疗组中IL-6和TNF-α的表达远低于模型组(图3A-D)。治疗组中IL-10的表达高于模型组(图3E-F)。这些结果表明,在放射肺损伤的炎症反应期间,M1亚型巨噬细胞可能会产生包括IL-6和TNF-α在内的炎症分子。氢气治疗能显著降低这些因子的表达,促进抗炎因子如IL-10的表达,并阻止放射引起的肺损伤的炎症反应。
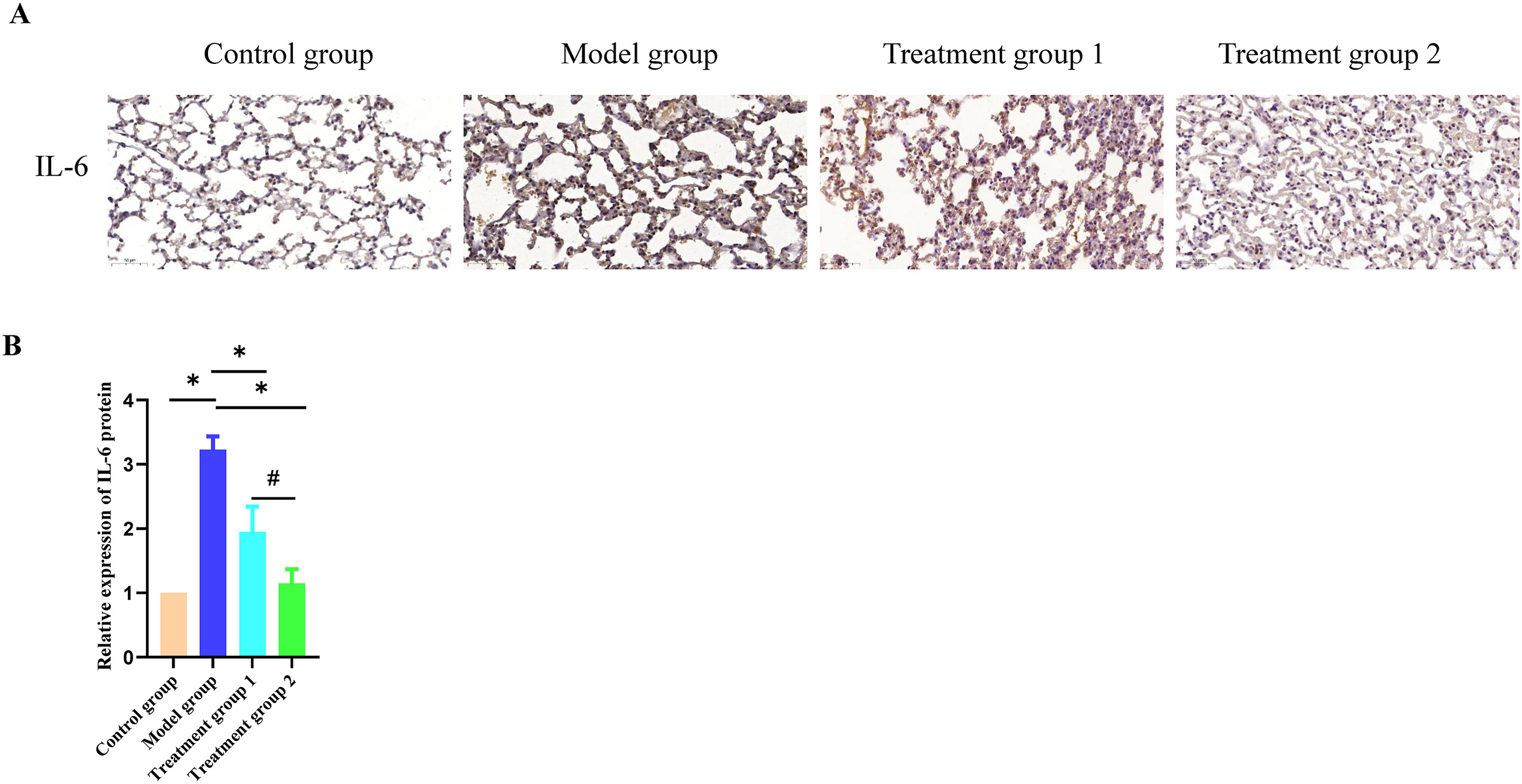
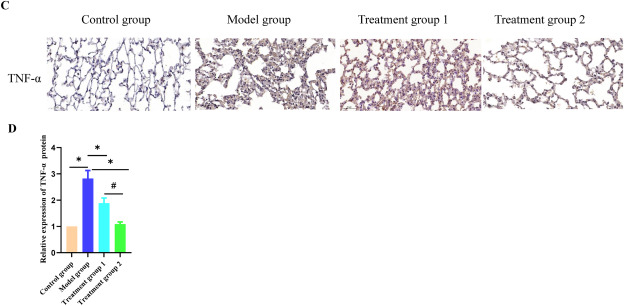
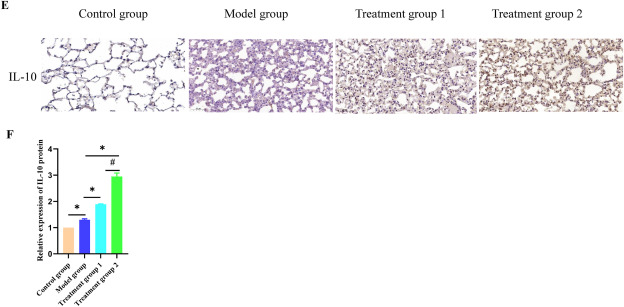
图.3氢气治疗能显著抑制放射引起的肺损伤的炎症反应
A:通过免疫组化检测肺组织中的炎症因子IL-6。比例尺,200μm。B:通过免疫组化检测肺组织中IL-6细胞因子表达水平的直方图。数据以均数±标准差表示,n=3。*与模型组相比,P<0.05。#与治疗组1相比,P<0.05。C:通过免疫组化检测肺组织中的炎症因子TNF-α。比例尺,200μm。D:通过免疫组化检测肺组织中TNF-α细胞因子表达水平的直方图。数据以均数±标准差表示,n=3。*与模型组相比,P<0.05。#与治疗组1相比,P<0.05。E:通过免疫组化检测肺组织中的炎症因子IL-10。比例尺,200μm。F:通过免疫组化检测肺组织中IL-10细胞因子表达水平的直方图。数据以均数±标准差表示,n=3。*与模型组相比,P<0.05。#与治疗组1相比,P<0.05。
3.5 氢气治疗能显著抑制炎症反应的NF-κB信号通路
NF-κB信号通路是一条经典的抗炎途径,其中的NF-κB作为一种核转录因子,能够在免疫细胞中诱导炎症因子的表达,并且是巨噬细胞促炎功能的重要推动因素,促使巨噬细胞向M1亚型极化。NF-κB信号通路的抑制或激活显著影响巨噬细胞的极化。我们检测了与NF-κB信号通路相关的NF-κB p65蛋白的磷酸化。蛋白质免疫印迹的结果显示,与对照组相比,模型组中P-NF-κB p65/NF-κB p65的比值显著增加(图4A-C)。与模型组相比,氢气治疗组中P-NF-κB p65/NF-κB p65的比值显著降低(图4A-C)。这些结果表明,氢气治疗可以显著抑制NF-κB信号通路。
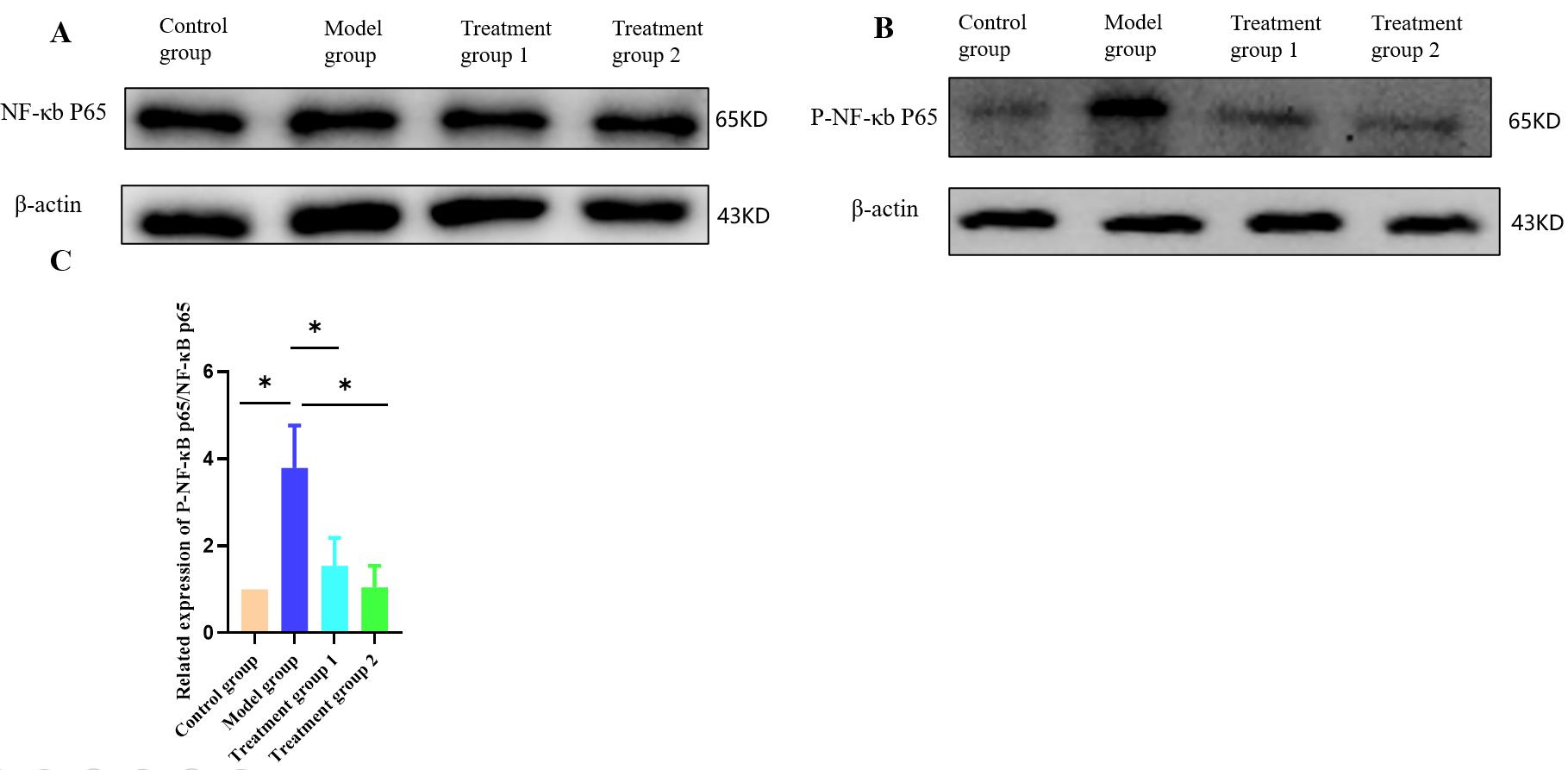
图4氢疗可显著抑制炎症反应中的NF-κB信号通路。A-B:通过蛋白印迹法检测到的NF-κB p65和P-NF-κB 65蛋白的图像。C: P-NF-κB p65与NF-κB p65蛋白的免疫蛋白印迹灰度值比值直方图。数据以平均± SD,n= 3表示。*与模型组比较,P<为0.05。
4. 讨论
在治疗胸部肿瘤时,放射治疗已成为治疗常见胸部肿瘤的主要治疗手段[18]。放射治疗常常会导致放射性肺损伤[1]。放射性肺损伤的病理变化主要是炎症反应,表现为损伤部位炎症细胞(如单核细胞和中性粒细胞)增多,以及许多促炎因子(如IL-6和TNF-α)的分泌[19]。放射性肺损伤可能在最初放射照射数月至数年后导致辐射引起的纤维化,这与氧化应激密切相关[20]。氧化应激和炎症两种机制在放射性肺损伤疾病的进展中相互作用并调节彼此[21]。尽管近年来用于治疗放射性肺损伤的药物不断增加,但治疗引起的并发症也不可避免[1, 22]。因此,寻找更好的放射性肺损伤治疗方法至关重要。
氢气是一种新型抗氧化剂。许多当前的研究已经证实,通过各种方式摄入氢分子可以清除强大的氧自由基,显著抑制炎症,并通过减少促炎细胞因子来减少组织和器官损伤[23, 24, 25]。分子氢显著抑制NF-κB的激活,从而减少炎症反应[26, 27]。已有报道称,氢气在放射性肺损伤中具有特定的治疗作用[28],并且氢气治疗对体内急性和晚期放射性肺损伤具有保护作用。但其确切机制仍需阐明。因此,迫切需要研究氢气在放射性肺损伤中的特定治疗作用,并找到有效的氢气治疗方法。
巨噬细胞在机体的免疫防御中发挥着重要作用。巨噬细胞可以分化为特定的功能表型,通常认为M1亚型是促炎的,也称为促炎巨噬细胞。M1亚型巨噬细胞可以杀死病原体并将其抗原呈递给T淋巴细胞以启动适应性反应。它们产生高水平的促炎细胞因子,如TNF-α、IL-6等。转录因子NF-κB的激活和核转移主要控制这些促炎细胞因子的表达[17, 29, 30]。M1亚型巨噬细胞表面可以表达CD86分子。M2亚型是抗炎的,也称为抗炎巨噬细胞,它们高表达甘露糖受体(CD206)[29, 30]。M2亚型巨噬细胞是由免疫细胞分泌的IL-4、IL-10或IL-13诱导产生的。M2亚型的巨噬细胞可以诱导受体IL-1R及其拮抗剂的产生,并产生促纤维化因子,如转化生长因子β(TGF-β)和胰岛素样生长因子1(IGF-1),这些因子积极抑制炎症并促进修复[17, 29]。当机体在早期暴露于电离辐射时,巨噬细胞将极化为M1亚型,产生炎症风暴以促进放射性肺炎的进展[31]。在放射性肺损伤的中后期,巨噬细胞将极化为M2型,M2亚型巨噬细胞将促进炎症的消退并吞噬凋亡细胞。NF-κB信号通路是一条经典的抗炎途径,其中的NF-κB作为核转录因子,可以在免疫细胞中诱导炎症因子的表达,并且是巨噬细胞发挥促炎功能的重要推动因素,促使巨噬细胞向M1亚型极化[32]。已有文献记载,抑制或激活NF-κB信号通路可显著影响巨噬细胞的极化状态[33, 34]。
本研究使用的放射性肺损伤建模方法基于我们研究小组之前发表的文献。在我们小组的初步实验中,使用C57BL/6J小鼠作为照射载体,采用0Gy、8Gy、12Gy、16Gy和20Gy的不同照射剂量建立RILI小鼠模型,并在照射后第5周、第6周和第7周分别对小鼠进行解剖。基于肺组织的病理变化,我们最终使用了20 Gy的照射剂量建立RILI小鼠模型,并在照射后5周对小鼠进行解剖[14]。因此,在本研究中,使用6MV X射线对小鼠进行单次胸部照射,剂量为20Gy。与标准对照组相比,通过模型组肺组织的肺泡隔水肿增厚、血管扩张充血以及炎性细胞浸润,成功建立了小鼠RILI模型[4]。氢气是一种有效的抗氧化剂,可以通过气体扩散穿透血脑屏障。在2-5%的浓度范围内使用氢气是安全的,吸入3-4%的H2气体不会引起不良反应[35, 36]。研究已证实,吸入3.3%的氢气可以改善并减少大鼠蛛网膜下腔出血后与氧化应激相关的内皮细胞损伤,每天吸入3.2%的氢气6小时,连续21天可以抑制博来霉素引起的呼吸生理功能下降和肺泡纤维化增加[37, 38]。通常采用4%的氢气吸入治疗10天[39]。因此,本研究使用4%的氢气吸入,每天减少至4小时,分别进行2周和5周的治疗周期。模型组接受氢气吸入治疗,并通过肺功能检测肺功能变化。通过HE染色观察肺组织的病理变化。通过免疫荧光观察巨噬细胞极化。通过免疫组织化学检测肺组织中炎症因子IL-6、TNF-α和IL-10的表达。我们验证了模型组在氢气治疗后肺部病变显著减少。免疫荧光和免疫组织化学的结果显示,模型组M1亚型巨噬细胞的表达上调,产生主要的炎症细胞因子IL-6和TNF-α。在治疗组中,M1亚型巨噬细胞的表达显著下调。相比之下,M2亚型巨噬细胞的表达上调,炎症细胞因子IL-6和TNF-α显著减少,抗炎因子IL-10的表达升高。
因此,氢气治疗促进了巨噬细胞向M2亚型的极化,并缓解了放射性肺损伤的炎症反应。为了进一步研究氢气对巨噬细胞的保护作用及其促进巨噬细胞极化的机制,我们使用蛋白质印迹法检测肺组织蛋白中与炎症反应相关的信号通路的表达。由于组织蛋白复杂且难以提取,我们只验证了可用组织蛋白中NF-κB p65和P-NF-κB p65蛋白的表达。与对照组相比,模型组中P-NF-κB p65/NF-κB p65显著增加。与模型组相比,氢气治疗组中P-NF-κB p65/NF-κB p65显著减少。氢气治疗可以显著抑制NF-κB信号通路的激活。该实验使用了两周和五周的两个治疗周期。尽管两个治疗周期都能达到缓解肺损伤的效果,但在五周治疗后效果更为明显。
本研究初步探讨了氢气吸入抑制炎症的机制,但目前大多数研究仍停留在动物实验阶段,临床试验研究较少。研究证实,长期吸入氢气对健康人群是安全的[40, 41]。然而,氢气吸入的浓度和持续时间影响治疗效果[42, 43, 44]。低浓度的H2可用于治疗眼、耳鼻等局部炎症[45],而高吸入浓度并不一定能提高治疗效果[46, 47]。在治疗放射性肺损伤中涉及的信号通路复杂,各通路相互作用,具体机制需要梳理。因此,未来的研究需要进一步探索氢气吸入在放射性肺损伤治疗中的机制,进行更广泛的临床研究以验证其安全性和有效性,并为将来基于氢气吸入的新型抗炎药物的开发提供更多证据。
本研究局限性,氢气调节的NF-κB信号通路尚未得到充分验证,其诱导的具体机制也未进行彻底调查。
5.结论
总之,本研究的数据显示,每天持续吸入4%氢气4小时,对于放射性肺损伤具有特定的治疗效果,且在5周后效果更为显著。我们可以初步推断,氢气通过抑制NF-κB信号通路,促进巨噬细胞从M1亚型向M2亚型的极化,从而减少放射性肺损伤的炎症反应。
https://wap.sciencenet.cn/blog-41174-1434128.html
上一篇:ChatGPT 是如何“思考”的?从心理学和神经科学的视角看
下一篇:为什么精英运动员容易出现心律异常?